Bakteryel deri hastalıkları (Piyodermalar) tanı ve tedavisi
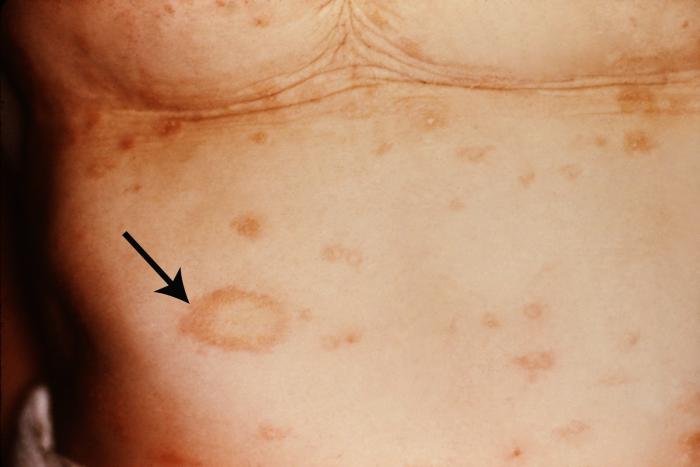 Sağlıklı insanların derileri, genellikle bakterilere karşı dirençlidir. Mikroorganizmaların çoğu, derinin Stratum corneum tabakasını aşamaz. Bunu sağlayan sebepler; asit manto, lipid manto, fizyolojik turnover (yenilenme), derinin pH’ının düşük oluşu (4.2-5.6), bakteriyel interferens, derideki kalıcı floranın patojenleri engellemesi, derinin göreceli kuruluğu gibi faktörlerdir ve bunlar genellikle bakterilerin koloni oluşturarak yayılmasını önler. Piyodermi denince her cins bakterinin deride yaptıkları infeksiyöz hastalıklar anlaşılırsa da pratikte piyodermiden stafilokok ve streptokokların yaptığı hastalıklar anlaşılır. Bu koklar sağlam deri ve mukozalarda hastalık yapmadan bulunur. Hastalık yapmamalarında asit mantonun önemi vardır. Herhangi bir dermatozun üzerinde piyodermi sekonder olarak gelişirse buna piyodermizasyon yada impetiginizasyon denir.
Sağlıklı insanların derileri, genellikle bakterilere karşı dirençlidir. Mikroorganizmaların çoğu, derinin Stratum corneum tabakasını aşamaz. Bunu sağlayan sebepler; asit manto, lipid manto, fizyolojik turnover (yenilenme), derinin pH’ının düşük oluşu (4.2-5.6), bakteriyel interferens, derideki kalıcı floranın patojenleri engellemesi, derinin göreceli kuruluğu gibi faktörlerdir ve bunlar genellikle bakterilerin koloni oluşturarak yayılmasını önler. Piyodermi denince her cins bakterinin deride yaptıkları infeksiyöz hastalıklar anlaşılırsa da pratikte piyodermiden stafilokok ve streptokokların yaptığı hastalıklar anlaşılır. Bu koklar sağlam deri ve mukozalarda hastalık yapmadan bulunur. Hastalık yapmamalarında asit mantonun önemi vardır. Herhangi bir dermatozun üzerinde piyodermi sekonder olarak gelişirse buna piyodermizasyon yada impetiginizasyon denir.
Bakteriyel deri enfeksiyonlarının tanı ve tedavisinde bazı ilkeler vardır. Lezyondaki bakteri türünün ayırt edilmesi önemlidir; lezyondan uygun örnek alınması, gram boyasının iyi değerlendirilmesi, kültür için uygun besiyerinin seçilmesi gerekir.
Stafilokokların yaptığı piyodermiler: impetigo, fronkül, karbonkül, sikozis simpleks, hordeolum,akne keloid, hidroz adenit, haşlanmış deri sendromu (ritter hastalığı), stafilokokların yaptığı sistemik enfeksiyonlar, toksik şok sendromu.
Streptokokların yaptığı piyodermiler: impetigo, ektima, erizipel, sellülit, lenfanjit, streptokokların yaptığı sistemik enfeksiyonlar, kızıl.
İmpetigo
Derinin süperfisyel,bulaşıcı, sık görülen yüzeyel bir piyodermasıdır. İki klinik formu mevcuttur; non-büllöz impetigo (streptekok) (impetigo kontagiozum, kurutlu, %70), büllöz impetigo (stafilokok). Genellikle çocuklarda görülür. Küçük bir travmanın ardından bir eritem görülür. Sonra hızla vezikül ve püstüle, bazen de büle döner. Püstülle seyreden tiplerin daha çok streptokoksik, büllü seyredenlerin ise, stafilokoksik olduğu düşünülmektedir. Bu elemanlar hızla açılır. Seröz veya pürülan içeriği akar, daha sonra yerinde kalan erozyon kurutla kaplanır. Bal renkli kurutlar tanı için kolaylık sağlar. Lezyonlar 7-10 gün içerisinde kendiliğinden iyileşir ve iz bırakmaz.
Postinflamatuvar hiper veya hipopigmentasyon gelişebilir. Kurutlar kopartılıp oynanırsa ,ekzema,uyuz ve atopik dermatit varlığında tablo daha uzun sürebilir. En çok yüzde yerleşir. Çocuklarda her yerde yerleşebilir. Oldukça bulaşıcı olan lezyonlar aile içinde, kreşte direk temas yoluyla bulaşabilir.Genellikle bölgesel adenopati vardır. Tek ciddi komplikasyon poststreptokoksik glomerülonefritdir (18-21 gün) (kızıl, ürtiker, eritem multiforme). Klinik ve hızlı yayılması sebebiyle tanı zor değildir. Subkorneal püstüler dermatoz, sifiliz püstülleri, büllü tipte çocuk pemfigoidi, duhring hastalığı (dermatitis herpetiformis) ayırıcı tanıda akla gelebilir.
Tedavi: Kurutlar kaldırılıp, antibiotikli krem veya pomadlar uygulanır. Lezyonlar yaygın,lenfadenit,nefritojenik streptokoksik suş şüphesi varsa ise sistemik antibiyotik verilebilir (fucidik asit; her ikisine etkin, direnç gelişimi). Oral semisentetik penisilinler verilebilir. Dikloksasilin/sefalosporin (1. veya 2. kuşak), eritromisin, klaritromisin, azitromisin, topikal mupirosin verilebilir. Tedaviye direnç varsa muhakkak kültür alınmalıdır.
Fronkül
Derin yerleşimli inflamatuar nodüllerle seyreden, merkezi nekroz ve süpürasyona eğilimli deri ve deri altı dokunun akut foliküler stafilokoksis absesidir. Sıklıkla vellus tipi kıllar etkilenmektedir. Baş boyun, aksilla, anogenital bölgede sık görülür (kavernöz sinüs trombozu). Erkeklerde daha sık.
Şunlarda görülebilir: Gale, pediküloz, diyabet, atopik dermatit, obezite, nazal stafilokok taşıyıcılığı, deriye yönelik minör tekrarlayan travmalar, HIV infeksiyonu, hiperimmunglobülün E sendromu, malnutrisyon, kişisel hijyen bozukluğu, uzun süre antibiyotik tedavisi almak, kontamine kıyafetlerin giyilmesi, Fe eksikliği anemisi, çocukluk çağının granülomatöz hastalığı, nötrofil fonksiyon bozukluğu, glikokortikoid tedavisi.———-Kıl folükülü çevresinde ağrılı, sert, küçük, fluktasyon alınamayan bir nodül şeklinde başlar. 1-3 santim büyüklüğüne varan lezyon gergin hassas parlak kırmızı bir durum alır. 2-3 gün içerisinde merkezinde püstül ve sonra nekroz gelişir. 2-3 hafta içinde viyolese bir renk bırakarak geriler. Skar beklenir. Genellikle ağzında bir tıkaç vardır. Bu tıkacın çıkartılması boşalmasını kolaylaştırılır. Koyu kıvamlı kirli sarı kanla karışık bir cerahat çıkar. Hastanın ağrısı kaybolur. Lezyon skatrisle iyileşir. Aynı anda birden fazla kıl folikülü absesi olması veya sık tekrarlıyorsa buna furonkülozis denir. Birden fazla sayıda birbiriyle bağlantılı fronküllerin yaptığı derin yerleşimli ve genellikle subkutan yağ dokununda etkilendiği stafilakoksik inflamatuvar lezyonlara karbonkül denir (birden çok püstül, inflame plak varlığı). Bunlar daha çok ense, omuz, sırt ve kalçada görülür. Genellikle ateş titreme ve genel durumda bozukluk vardır. Fronküle oranla daha yavaş gelişir.Başlangıçta eritemli sert olan lezyon sonra mor bir renk alır.Bir yumurta büyüklüğüne kadar varabilir. Bir iki haftada açılır. Ortasında bir krater gelişir. Lezyon içindeki apse ve nekroz yayılarak gelişir. Kraterin üzerindeki kurut parça parça veya bütün halinde düşer. Yerinde skatris bırakarak iyileşir.
Tedavi: flüktüasyon sağlamak için ictiyol pure, sıcak pansuman yararlıdır, eğer lezyon olgunlaşmış ve flüktüasyon varsa insizyonla açılır. Lezyon olgunlaşmadan drene etmeye çalışmak sistemik yayılımı kolaylaştırır. MRSA şüphesi varsa vankomisin 1-2 gr/gün-en az 1 hafta. Antiseptikle pansuman, antibiyotikli topik ilaçlar ve sistemik olarak da geniş spektrumlu antibiyotikler (antistafilokokkal) verilir. Kapatıcı giysilerin kullanılmasından kaçınılmalıdır. Kronik fronkülozisli olgularda nazal ve perineal stafilokok taşıyıcılığı akla getirilmelidir. Burunda kolonizasyon gösterilmiş hastalarda her ayın ilk 5 günü 2×1 mupirosin veya fusidik asit merhem rekürrensleri %50 azaltır. Rifampin 10 gün 450-600mg, dikloksasilin, trm-smt, siprofloksasilin, minosiklin verilebilir. Düşük doz azitromisin, klindamisin verilebilir. Kolaylaştırıcı durumların tedavisi yapılır.
Sikozis simpleks:
Sakal bölgesinin bakteriyel bir folikülit ve perifolikülitidir (kıl folikülünde gelişen papül ve püstül). Erkeklerde görülür; dudak üstü, mandibulanın açılandığı alanlar. Etken stafilokokus aureuslardır (burun taşıyıcılığı). Herhangi bir travma oto veya hetero inokülasyon hastalığı başlatabilir. Basit tek bir folikülit şeklinde başlayıp hızla yayılır. Kaşıntı ve traş yayılmayı kolaylaştırır.Folikülitler derinleşebilir. Çok şiddetli durumlarda vejetan veya granülomatöz reaksiyonlar görülebilir.Kıllar genellikle dökülmez ve skatris seyrektir. Ayırıcı tanısında tinea barbae,lupus vulgaris akla gelmelidir. Tedavide antiseptik pansuman, antibiyotikli pomat ve sistemik antibiyotikler kullanılır. Nazal burun taşıyıcılığı kronik olgularda araştırılıp antibiyotikli pomad ve kremler kullanılır.
Hidrozadenit:
Hidradenitis süpürativa, köpek memesi. Apokrin ter bezlerinin kronik süpürativ ve skatrisleşmeye giden bir hastalğıdır. Puberteyle menapoz arasındaki yaşlarda sık görülür. Şişmanlık ve seboreik zemin kolaylaştırıcı faktörlerdir. Genellikle S.aureusla olan bir enfeksiyondur. Aksillada çok görülen tablo daha seyrek olarak inguinal ve genital bölge gibi apokrin bezlerin bulunduğu diğer alanlarda da görülür. Önce ağrılı eritemli bir nodül görülür. Birkaç tane olabilir. Haftalarca böyle kalabilir veya püstülleşir. Püstül açılınca koyu bir cerahat boşalır. Burada nekrotik tıkaç yoktur. Yerlerinde skatrisler kalır, üst üste gelen skatrisler fonksiyon bozukluğu yapabilir. Anogenital bölgede komplikasyon olarak fistüller görülür. Klinik görünüm tanı için yeterlidir. Aksillada skrofuloderma ,inguinalde buna ek olarak ulkus molle bubonu ayırıcı tanıda düşünülmelidir. Tedavide sistemik antibiyotikler uzun süre kullanılmalı. Kozmetikler, antiperspiranlar yasaklanmalı. Flüktuasyon veren lezyonlar insizyonla açılır. Antiseptik solüsyon ve antibiyotikli pomatlar yararlıdır. Retinoidler kullanılır. Çok inatçı vakalarda cerrahi olarak bezler çıkartılır.
Ektima:
Genelde grup A beta hemolitik streptokoklara bağlıdır; en sık streptococus pyogenes. Piyodermanın derin ve ülseratif tipidir. Alt ekstremitelerde ve gluteal alanlarda yerleşir. Gelişmiş ülkelerde en sık çocuklarda, gelişmekte olan ülkelerde malnütrisyon ve kötü hijyen koşulları ile her yaşta görülür. Bir pikür veya küçük bir travmanın ardından eritemli bir zeminde yüzeyel veziko-püstüler elemanlarla başlar. Hızla derinleşip ülserleşir. Üzerinde yapışık sert ve kalın bir kurut vardır. Kurut kaldırıldığında yerinde 2-3 mm derinliğinde kenarları dik, zemini kanamalı cerahatli ülser ortaya çıkar. Genelde lezyon sayısı azdır. Birkaç haftada sikatris bırakarak iyileşir. Tanıda zorluk çekilmez. Derinliği impetigodan ayırmaya yarar. Tedavide kurut kaldırılır. Pansuman ve antibiotikli pomadlar uygulanır. Sistemik olarak antibiyotik verilir. Hijyen ve beslenme koşullarının iyileşmesi,predispozisyon yaratacak diğer hastalıklarının tedavisi önemlidir.
Erizipel:
Etken A grubu streptokoklardır (daha az G, B, C, D). Deri ve deri altının yüzeyel akut bakteryel deri enfeksiyonudur. Etken, küçük bir sıyrık veya erozyondan girebilir. Başlangıçta küçük parlak eritemli bir plak olur. Hızla yayılır. Birden ateş yükselmesi titreme gibi semptomlarla kendini gösterebilir. Olgun lezyon sert, ödemli, sıcak, parlak ve eritemli olup 10-15 santim çapına varabilir. Çoğu kez de tektir. Sağlam deriden hafif kalkık olup keskin bir sınırla ayrılmıştır. Lezyon oldukça ağrılıdır.Çok şiddetli enfeksiyonlarda vezikül ve büller gelişir, peteşi, ekimoz eklenebilir hatta gangren görülebilir. Lezyon gerilerken deskuamasyon, postinflamatuar hiperpigmentasyonla gerileyebilir. Yüksek ateş titreme halsizlik gibi sistemik belirtiler hastalığa eşlik eder. 15.000-20.000 civarında lökositoz vardır, ASO yüksektir. Tanı klinik özelliklerle konur. Ayırıcı tanıda; yüzde anjiyonörotik ödem, kontakt dermatit, DLE , PLE, SLE düşünülmelidir. Tedavi için penisilin en iyi ilaçtır ya da 2,4 mu im benzatin penisilin verilir. Allerji varsa eritromisin veya azitromisin makrolid grubu verilebilir. Yüksek doz en az 10 gün uygulanmalı. Yatak istirahati ve semptomatik önlemler hastayı rahatlatır; soğuk pansumanlar, bacak elevasyonu yapılabilir. Şiddetli hastalarda, bebeklerde, yaşlılarda, immunsuprese ıv pen G 600000-2mu 4×1 verilebilir. Staf düşünülüyorsa dikloksasilin, nafsilin, penisilinaza dirençli. Daha dirençli tedavilerde klindamisin, metilmisin 2 hafta önceden rekürren öykü varsa 3 haftalık tedavi verilir. Lenfödem gibi durumlarda oral pen G 1gr/gün ya da eritromisin verilebilir. Ayak elevasyonu, ıslak pansuman yapılmalıdır.
Sellülit:
Stafilokokus aureus tek veya streptekoklarla birlikte bu enfeksiyona neden olur. 2 yaşa kadar Haemophilus influenzae tip B yüzdeki sellülitlerin sebebibidir. Eritem, ödem, ısı artışı şiddetli olgularda bül ve nekroz görülebilir. Rekürren olgularda kronik hasar sonucu lenfödem görülür. Tedavi erizipelle aynıdır.
Paronişya:
Travma, su ile sürekli temas sonucu proksimal ve lateral tırnak kıvrımının enfeksiyöz hastalığıdır. Eritem, ödem, hassasiyet, tedavisiz kalırsa abse gelişir. Akut paronişi; s.aureus. Kronik paronişi; proksimal tırnak kıvrımıyla tırnak plağı arasındaki boşlukta kandidalara bağlı rekürren seyirli enfeksiyondur. Oral ve topikal antibiyotikler, abse formasyonu varsa drenaj yapılır.
YAZIYI PAYLAŞ


 Kadınlarda ve erkeklerde en sık görülen kanser türleri ve tedavileri
Kadınlarda ve erkeklerde en sık görülen kanser türleri ve tedavileri Kutanöz fungal (yüzeyel mantar) enfeksiyonları nedir, tanı ve tedavisi
Kutanöz fungal (yüzeyel mantar) enfeksiyonları nedir, tanı ve tedavisi Derinin elementer lezyonları
Derinin elementer lezyonları Deri tüberkülozlarında tanı ve tedavi
Deri tüberkülozlarında tanı ve tedavi Baş ağrısı rehberi: Türleri, nedenleri, belirtileri ve tedavisi
Baş ağrısı rehberi: Türleri, nedenleri, belirtileri ve tedavisi
YORUMUNUZ VAR MI?