Periferik arter hastalıkları tanı ve tedavisi
 Etyoloji
Etyoloji
Aterosklerozis, buerger hastalığı, arteritler (takayasu arteriti, giant cell), konnektif doku hastalıkları, anevrizmalar, persistan siyatik arter.
Ateroskleroz
Arteriyel sistemin kolesterol ağırlıklı plaklarla oluşan sistemik tıkayıcı hastalığıdır. Yerleştiği bölgeye göre semptomlar verir; karotis ve vertebral sistem, koroner sistem, abdominal aorta, aortoiliak tıkayıcı hastalıklarda görülür. Aterosklerozise bağlı şunlar görülebilir; kararsız anjina, Mİ, iskemik inme/GİA, kritik ekstremite iskemisi, KV ölüm.
Prevalans; %3-10 arasındadır. 70 yaş üzerinde %15-20 düzeyine yükselir.
Periferik arter hastalıklarında klinik
%50 asemptomatik, ~15% klasik (tipik) klodikasyo, ~33% atipik bacak ağrısı (fonksiyon sınırlı), 1%-2% kritik ekstremite iskemisi.
REACH (reduction of atherothrombosis for continued health) çalışması PAH’ta mortalite ve morbidite ile ilgili değerli bilgiler vermektedir: MI ve stroke nedeniyle artmış ölüm riski; 5 yıllık mortalite %30, 10 yıllık mortalite %50. %60 MI nedeniyle ölüm, %12 strok nedeniyle ölüm görülür.
Risk faktörleri: Cinsiyet (erkek), ileri yaş, aile öyküsü, sedanter yaşam, sigara tüketimi, diyabet, dislipidemi, hipertansiyon, hiperhomosisteinemi, fibrinojen-CRP düzeyleri, KBY.
Periferik arter hastalıkları doğal seyir
1-Asemptomatik periferik arter hastalıkları; ölüm %4, klodikasyo gelişme riski %7-15.
2-Klodikasyo intermitant; progresyon %20-30, ölüm 5 yılda %30 (%30-60 kardiyak ve serebrovasküler), ölüm 10 yılda %50, amputasyon <%4.
3-Kritik iskemi; ölüm 5 yılda %50 (yılda %13), amputasyon %25.
10 yılda kardiyovasküler hastalığa bağlı ölüm, PAH olan hastalarda olmayanlara göre 6 kat daha fazla görülmekte. PAH olan hastalarda agresif risk faktörü tedavisi, hastaları erken mortalite ve morbiditelerden korur. Buna rağmen, tanı almış ve tedavi altındaki PAH olanlarda yüksek riskli KV olaylar görülebilir. PAH’lı hastaların uygun bakım alması için kalp damar cerrahisi (KDC) kliniklerine yönlendirilmesi gereklidir.
Alt ekstremite tıkayıcı arter hastalıkları: %24 Aorto-iliak, %4 iliofemoral, %50 femoropopliteal, %5 popliteal, %17 krural.
Periferik arter hastalıklarında semptomlar
Klodikasyo, istirahat ağrısı, uçlarda yada deride gangren, iskemik yara, empotans (leriche sendromu).
Klodikasyo: belirli bir mesafe yürümekle gelen ağrı, kramp tarzındadır, istirahatle 2-5 dk da geçer, zamanla mesafe kısalır, %50-90 hasta şikayetçi değildir, genelde nabızlar azalmış ama normalde olabilir.———Tıkanıklığın yerine göre ağrının yeri değişir: Aorta ya da iliyak arter >> uyluk – kalça. Femoral arter ve dalları >> uyluk – baldır. Popliteal arter >> baldır.
İntermittan klodikasyonun sebebi
Bacak damarlarında ateroskleroz >> egzersiz sırasında kaslarda oksijen ihtiyacı artar >> kaslar anaerob solunuma geçer >> laktik asit ve diğer metabolitlerin oluşması >> bacak ağrısı (klodikasyo).
Kritik iskemi
İstirahat ağrısı, genelde geceleri başlar, ayağı yukarı kaldırmakla gelir veya artar, daha sonra kalıcı olur, genelde uçlarda iskemik yara ve gangren ile beraberdir, kesin olarak nabız alınmaz (deride gangren, iskemik yara).
Klinik sınıflandırma (Fontaine)
Evre I: asemptomatik.
Evre II: klodikasyo. IIa: yaşam standardını etkilemeyen. IIb: yaşam standardını etkileyen.
Evre III: istirahat ağrısı, kritik bacak.
Evre IV:doku kaybı, iskemisi.
PAH tanısal yaklaşımı
Hastaların büyük bir bölümü asemptomatiktir. Klasik semptom yürürken kısa aralıklarla dinlenme şeklindeki intermitan klodikasyodur. Atipik semptomlar; dinlenmeyle geçmeyen ağrı, genel sızı, ayakta sıcaklık, soğukluk gibi ısı değişikliği. Semptomların süresine dikkat edilmelidir. PAH’lı hastalarda şu örtülü semptomlar bulunabilir; yavaş yürüme, ayakta dururken denge bozukluğu, oturur durumdan ayağa yavaş kalkma.
Periferik arter hastalıkları tanı kılavuzu
1.Adım: hasta risk faktörleri açısından değerlendirilmelidir; aile öyküsü, sigara kullanımı, diyabet, yaş, hipertansiyon, dislipidemi, aterotrombotik hastalık öyküsü. Hastadaki bacak semptomları değerlendirilmelidir; intermitan klodikasyo, diğer semptomlar (renk ve ısı değişikliği, kas atrofisi, kıllanmada azalma, tırnaklarda kalınlaşma ve yavaş uzama), nabız palpasyonu.
2.Adım: oskültasyon, ABİ ölçümü, araç >> doppler ultrasonografi, egzersiz (yürüme) testi.——–Şunların olması önemlidir; 50-69 yaş arası sigara ve diyabet öyküsü, 70 ve üzeri yaş, egzersizle bacak semptomları veya azalmış fiziksel aktivite, anormal bacak damar muayenesi, kardiyovasküler riskin değerlendirilmesi, ABI ölçülmesi.
PAH tanısı – ABI: > 1.29 ise diyabet araştırın. 1.00-1.29 ise normal. 0.91-0.99 ise şüpheli sınırda. 0.41-0.90 ise hafif-orta PAH. 0.0-0.40 ise ileri PAH.
Toe-brachial index ölçümü: Toe-brachial index (TBI) başparmak basıncının yüksek olan brakial sistolik basınca oranı ile bulunur. TBI değerleri ABI değerlerine göre daha kesindir çünkü ayak bileği arterlerinin kompresibilitesi ateroskleroza bağlı azalmış olabilir. TBI ≤ 0.7 genellikle PAH tanısını koydurmaktadır.
Periferik arter hastalıklarında fizik muayene
PAH riski altındaki kişiler ya da bacak işlevleri azalan hastalarda klodikasyo semptomlarının değerlendirilmesi ya da yürüme yetisini sınırlayan diğer bacak semptomlarının ortaya konması için damar öyküsü alınmalıdır. PAH riski altındaki kişiler ya da bacak işlevleri azalan hastalarda periferik nabızların araştırıldığı damar muayenesinin de gerçekleştirilmesi gerekir. Fizik muayenede anormal bulgu olmayabilir. Femoral, popliteal, posterior tibial ve dorsalis pedis nabızları alınamayabilir ya da azalmış olabilir. Ayak nabızlarına dayalı karar tanının atlanmasına neden olabilir. Anormallikler yalnızca egzersizden sonra belirgin olabilir. Femoral arterde üfürüm duyulabilir.
Bacak ağrısında ayırıcı tanı:
1. Bacak ağrısının nörolojik nedenleri.
2. Bacak ağrısının kas-iskelet sistemi kaynaklı nedenleri.
3. Bacak ağrısının vasküler nedenleri.
Klodikasyo – Pseudoklodikasyo ayrımı:
| Klodikasyo | Pseudoklodikasyo | |
| Rahatsızlık Özelliği | Kramp, ağrı, sıkıştırma | Klodikasyoya ek olarak yanma, hissizlik |
| Yerleşim | Kalça, uyluk, baldır, ayak | Klodikasyo ile aynı |
| Egzersiz bağımlılığı | Evet | Değişken |
| Mesafe | Sabit | Değişken |
| Ayakta kalma ile oluşma | Hayır | Evet |
| Rahatlama için yapılan | Ayakta dikilme | Oturma ve pozisyon değişimi |
| Rahatlama süresi | <5 dakika | <30 dakika |
İntermittan klodikasyonun ayırıcı tanısı
Non vasküler nedenler; dizlerde artrit, huzursuz bacak sendromu, periferik nöropati, spinal darlık (pseudokladikasyo). Vasküler nedenler; arterial tromboz, tromboanjitis obliterans (TAO), derin venöz tromboz.
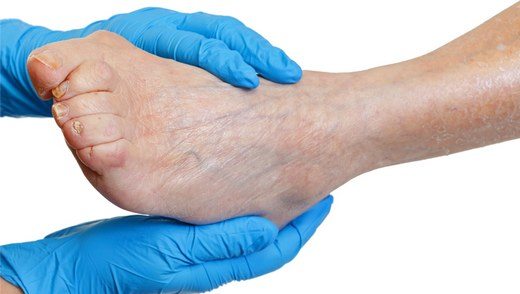
Kronik arterial yetmezliğin önemli belirtileri
Bacak incelenmesinde bulunanlar (diğer bacakla kıyaslayarak); kıllarda dökülme, tırnak oluşumunda azalma (kırılgan tırnaklar), kuru, pullanmış atrofik cilt, kızarıklık, bacak elevasyonu (60 derece ve 1 dk.) ile bacakta solukluk (10-15 sn içinde normal rengine geri döner, 40 sn daha uzun sürmesi ciddi iskemiyi gösterir), iskemik doku ülserasyonu(delikli, ağrılı,az miktarda kanamalı), gangren, azalmış veya kaybolmuş bacak ve ayak nabızları(özellikle bacak egzersizi sonrası), arterial üfürüm tespit edilmesi önemli belirtilerdir. Anormal aort anevrizma ve üfürümünün tesbiti için oskültasyon ve palpasyonla ek değerlendirme yapılmalıdır.
Bacak ağrısının vasküler nedenleri
Arteryel nedenler; intermitant klodikasyo (periferik vasküler hastalıklar), arteryel tromboembolizm, popliteal arter anevrizması, kolesterol embolizmi, popliteal arter entrapment sendromu, persistan siyatik arter sendromu. Venöz nedenler; derin ven trombozu, venöz yetmezlik.
Periferik arter hastalıklarında tedavi
Tedavide primer amaç gerek toplumun gerekse hastanın risk faktörleri açısından ve risk faktörlerinin önlenmesi açısından bilinçlendirilmesi son derece önemlidir. Revaskularizasyon; medikal, girişimsel, cerrahi olarak yapılabilir.
Aterosklerozis obliteransta tedavi
Tedavi amaçları: semptomların düzeltilmesi, sistemik ateroskleroz ve komplikasyonlarının kontrolü.
Tedavi: konservatif tedavi, girişimsel radyoloji (endovasküler), cerrahi tedavi.
Konservatif tedavi: risk faktörlerinin azaltılması gerekir; sigaranın kesilmesi, lipid profilinin düzeltilmesi (LDL<100 mg), diyabetin kontrolü (HgbA1c <%7), hipertansiyonun kontrolü (<140/90 mmHg), yürüme egzersizi. İlaç tedavisi verilir; aspirin 80-325 mg/gün, pentoksifilin, clopidogrel bisulfate.
Sigaranın bırakılması: Hastalar sigara bırakılması konusunda uyarılmalı. Nikotin replasman tedavisi + bupropion kullanımı verilebilir. Psikoterapi gerekirse verilebilir.
Hiperlipidemi tedavisi
Asemptomatik PAH varlığında LDL < 100 mg/dL hedeflenmelidir. Tüm semptomatik hastalarda hedef LDL, < 100 mg/dL olmalıdır. Semptomatik PAH ile birlikte bir başka damar sisteminde de hastalık varsa (örneğin koroner arterler), hedef LDL < 70 mg/dL olmalıdır. Hastalarda diyet mutlaka uygulanmalıdır. Periferik arter hastalarında LDL düzeyini düşürmek için statinler ilk seçenek olmalıdır. Düşük HDL kolesterol ve/veya yüksek trigliserid değerlerinde fibratlar ve/veya niasin düşünülmelidir.
Statinler
PAH gelişimini azaltır. Kardiovasküler riskte azalma sağlar. Anevrizma gelişim hızında azalma sağlar. Ağrısız yürüme mesafesinde artış sağlar. İnfra-ing. bypass operasyonunda açık kalma oranında artış sağlar.
Hipertansiyon kontrolü
Tüm hastalarda hedef <140/90 mmHg, diyabetiklerde <130/80 olacak şekilde tedavi uygulanmalıdır. Tiazid’ler ve ACE inhibitörleri öncelikli olarak düşünülmelidir. PAH varlığında Beta blokerler kontrendike değildir.
Diyabet kontrolü
Tüm periferik arter hastalarında hedef hemoglobin A1c <7.0% olacak şekilde etkin diyabet tedavisi yapılmalıdır. Glikolize hemoglobin de %1 lik artış PAD riskini %28 artırmaktadır. Diyet, oral antidiyabetik ilaçlar ve insülin ile diyabet kontrol altına alınmaya çalışılır.
Antiagregan tedavi
Asemptomatik PAH varlığında ASA kullanımı düşünülmelidir. Tüm semptomatik hastalara bir antiagregan verilmelidir. ASA, PAH ve diğer kardiyovasküler olaylarda (koroner ve karotis) risk azaltmada etkilidir. Klopidogrel semptomatik PAH varlığında kardiyovasküler olayları önlemede etkilidir. Klopidogrel ASA’ya eşdeğer etkilidir ve ASA’ya alternatif olarak kullanımı önerilir.
Antiplatelet tedavi
Kardiyovasküler ölüm,inme ve MI riskini %25 azaltır.
ASA: ortalama etkisi diğer ajanlarla aynı, doz bağımlı etki gösterilememiş. Klodikasyoyu geçirmez fakat ilerlemeyi yavaşlatır, greft açıklığını korur, hastaneye yatışı azaltır. ASA + klopidogrel monoterapiden daha etkilidir.
Tiklodipin: yan etki olarak trombositopeni,TTP ve fatal nötropeni yapabilir.——–Picotamide; Txa2 inhibitörü + reseptör blokörü. Triflusal; antiagregan ve antiinflamatuar. Ketanserin; s2 reseptör blokörü, aspirine üstünlüğü gösterilememiş.
Antikoagulan tedavi
Heparin, düşük molekül ağırlıklı heparin ve oral antikoagülanların intermittan klodikasyoda etkinliği gösterilememiş, yan etkileri daha fazla, sadece infra ingüinal girişim yapılan hastalarda K-vit antagonistleri verilir.
Asemptomatik hastaya yaklaşım
Klas I: aterosklerotik risk faktörleri olan 50 yaş üstü veya risk faktörü olmasa da 70 yaş üstü hastalarda yürüyüş mesafesinde azalma hikayesi,klodikasyo,istirahat bacak ağrısı ve/veya iskemik doku varlığına dikkat edilmelidir. Asemptomatik alt ekstremite PAH bulguları olan hastalar örnekleme ve ABI ölçümü ile araştırılmalı, artmış MI inme ve ölüm riskini azaltmak için terapötik tedaviler önerilmelidir. Ulusal tedavi klavuzlarına göre sigara bırakılması, lipid değerlerinin düşürülmesi, diyabet ve hipertansiyon tedavileri önerilmelidir.
Klas II: alt ekstremite pah için risk altında olan, klasik klodikasyo semptomları olmayan ve diğer kardiyovasküler riskleri olmayan ABI değeri normal olan kişilerde egzersiz sonrası ABI ölçümü alt ekstremite pah tanısının konulmasında faydalıdır. Alt ekstremite pah açısından risk altında olan,ABI indeksi 1.30’dan daha yüksek çıkan ve diğer klinik aterosklerotik risk faktörü olmayanlarda Toe-brachial index ve nabız volüm kayıt ölçümleri alt ekstremite pah tanısının konmasında faydalıdır.
Klas III: asemptomatik alt ekstremite pah olanlarda kardiyovasküler risklerin azaltılması amacıyla angiotensin converting enzim inhibisyonu (ACE inhibitörü) önerilmelidir.
İntermittan klodikasyoda hastaya yaklaşım
Klas I: semptomatik olan hastalara ABI indeksininde içinde olduğu vasküler fizik muayene yapılmalıdır. İstirahat ABI’sı normal olan hastalara egzersiz sonrası ABI ölçümü yapılmalıdır. İK’lu hastalarda açıklanabilir semptomatik gelişimle birlikte anlamlı fonksiyon kaybı olmalıdır ve diğer hastalıkların yokluğunda egzersiz kapasitesi sınırlanmalıdır. Endovasküler veya cerrahi girişim önerilen İK’lu hastalar; kontrollü klodikasyo egzersiz terapisi ve ilaç tedavisi yapılmış olmalı, geniş kapsamlı risk faktörü modifikasyonu ve antiplatelet tedavi verilmiş olmalı, ciddi güçsüzlük ile birlikte günlük aktivitelerde kısıtlanma ve diğer aktivitelerde azalma olmalı, aterosklerotik lezyonların anatomik yerleşimi ve yapısı cerrahi girişim için düşük riskli, kısa ve uzun vadede başarı ihtimali yüksek olmalıdır.
Klas II: egzersiz sonrası ABI değeri normal olan hastalarda arterial görüntüleme endikasyonu yoktur. Eğer başka nedenlere (entrapment sendromlar veya iliak tıkayıcı arter hastalığı, vb) bağlı değilse yapılmamalıdır.
Alt ekstremite PAH’lı hastaların rehabilitasyonu
Klodikasyo için en yararlı egzersizler treadmill ve yol yürüyüşleridir. Başlangıçta, hız ve derece 3-5 dk’lık klodikasyo semptomları oluşturacak şekilde ayarlanmalıdır. Bu egzersiz-dinlenme-egzersiz periyodu tüm işlem süresince devam ettirilmeli. Germe/gevşeme periyotları10-15 dk aralıklarla yapılmalı. Başlangıçta aralıklı egzersiz süresi 35 dk olmalı, ve bu süre her bir seansta 5 dk’lık artışlarla 50 dk’lık aralıklı egzersiz süresine ulaşana kadar devam ettirilmelidir. Treadmill veya yürüyüş egzersizleri haftada 3-5 defa yapılmalıdır. Yürüme mesafesi egzersizle artan hastalarda egzersiz derecesi, hız ve derece ayarları veya her ikisi birden klodikasyo ağrılarını ortaya çıkaracak biçimde değiştirilerek sürekli olarak artırılmalıdır.
Egzersizin etki mekanizması
2 aylık egzersiz plazma viskozitesini değiştirir, oksidatif enzimlerde up regülasyon, egzersiz uzun dönemde inflamatuar yanıtta azalma sağlar, maximal oksijen tüketim kapasitesini artırır.
Klodikasyoda klinik kullanım için etkinliği kanıtlanmış olan ilaçlar; silostazol, naftidrofuril, pentoksifilin. Klodikasyoda klinik kullanımı destekleyici deliller olan ilaçlar; karnitin ve propiyonil-L-karnitin, lipid düşürücü ilaçlar. Klodikasyoda klinik kullanımı konusunda delillerin yetersiz olduğu ilaçlar; antitrombotik ajanlar, vazodilatörler (5-hidroksitriptamin antagonistleri, prostaglandinler, defibrotid).
İntermittan klodikasyo semptomlarının farmakoterapisi
Silostazol: ilk seçilecek ilaç, 3-6 aylık deliller hem treadmil egzersiz performansında hem de yaşam kalitesinde artış göstermektedir. Alt ekstremite periferik arter hastalığı ve intermittan klodikasyosu olan hastalarda semptomları iyileştirmek ve yürüme mesafesini artırmak için etkili bir ilaçtır. Yaşamı kısıtlayıcı klodikasyonu olan tüm hastalarda önerilmektedir. Silostazol ciddi KKY de kontrendikedir.
Naftidrofuril: 5- hidroksitriptamin tip 2 antagonistidir. Kas metabolizmasını iyileştirir, eritrosit ve trombosit agregasyonunu azaltır. Yan etkileri oldukça azdır. Çok rutin kullanımı yoktur.
Pentoxifilin: eritrosit fleksibilitesini artırır. Vasoterapötik etkilidir.
 Diğer tıbbi tedavi yöntemleri için öneriler
Diğer tıbbi tedavi yöntemleri için öneriler
L-arjinin: etkinliği tam olarak gösterilememiştir. İntermittan klodikasyolu hastalarda propiyonil-l-karnitinin yürüme mesafesini artırma etkinliği de net olarak ortaya konulmamıştır.
Ginkgo biloba: intermittan klodikasyolu hastalarda yürüme mesafesini artırmadaki etkinliği sınırdadır ve net olarak gösterilememiştir.
Beroprost ve iloprost (oral vazodilatör): intermittan klodikasyolu hastalarda yürüme mesafesini artırmak için endike değildir.
E vitamini: intermittan klodiaksyolu hastalara önerilebilir.
Şelasyon (etilendiamintetraasetik asit gibi): intermittan klosikasyolu hastalarda endike değildir ve zararlı yan etkileri olabilir.
B 12 ve folik asit: homosistein düzeyini düşürür.
Kritik bacak iskemisinde ilaç tedavisi
Prostanoidler, vazodilatörler, antiagregan ilaçlar, vazoaktif ilaçlar verilebilir. Diğer tedaviler; hiperbarik oksijen, medulla spinalis stimülasyonu. Krititik bacak iskemisinin tedavisinde parenteral pentoksifilin uygulaması endike değildir. Revaskülarizasyon şansı olmayan KBİ’li hastalarda parenteral İloprost iskemik ağrı ve ülser iyileşmesini iyileştirmek için 7-28 gün kullanım için düşünülmelidir. Ancak etkinliği yaklaşık %50 oranında bir grup hasta ile sınırlıdır.
Aortoiliak hastalıkda TASCII sınıflandırması
TASC A: tek veya çift taraflı CİA lezyonu, tek veya çift taraflı ≤3cm EİA’da stenoz.
TASC B: infrarenal aortada ≤3cm stenoz, unilateral CİA oklüyonu, EİA’da toplam 3-10 cm arasında tek/çoklu stenozlar (CFA’ya yayılmaz), tek taraflı EİA oklüzyonu (CFA/ İİA orjinleri tutulmaz).
TASC C: bilateral CİA oklüzyonu, bilateral EİA stenozu (3-10cm, CFA’yı tutmayan), unilateral EİA stenozu (CFA’ya uzanır), unilateral EİA oklüzyonu (İİA/CFA orjinlerini tutar), unilateral kalsifik EİA oklüzyonu (İİA/CFA orjinleri tutar veya tutmaz).
TASC D: infrarenal aortik oklüzyon, aorta ve heriki iliak arterleri tutan tedavi gerektiren diffüz hastalık, unilateral CİA, EİA ve CFA’yı tutan diffüz multipl lezyon, CİA ve EİA birlikte tutan unilateral oklüzyon, bilateral EİA oklüzyonu, tedavi gerktiren AAA olan hastalarda iliak stenoz (endogreft’e uygun olmayan ve açık aortoiliak cerrahigerektiren diğer lezyonlar).——-TASC A ve TASC B’de endovasküler revaskülasrizasyon yapılır, TASC C’de denenir sağlanamazsa cerrahi revaskülarizasyon yapılır. TASC D cerrahi revaskülarizasyon yapılır.
Femoropopliteal hastalıkda TASCII sınıflandırması
Tip A: <10cm tek lezyon, <5cm tek lezyon.
Tip B: herbiri <5cm, multiple lezyon (stenoz/oklüzyon), <15cm diz altı popliteal arteri tutmayan lezyon (tek stenoz/oklüzyon), tibial arterlerinde tutulduğu distal akımın iyi olmadığı tek veya multipl lezyonlar, <5 kalsifik lezyonlar, sadece popliteal tıkanıklık yapan lezyon.
Tip C: >15 uzun multipl kalsifik/nonkalsifik stenoz/oklüzyonlar, endovasküler girişimlere rağmen tekrarlayan stenoz/oklüzyon.
Tip D: CFA ve SFA’nın kronik total oklüzyonu (>20, politealleri tutabilir), popliteal arter ve proksimal trifukasyo arterlerinin kronik total oklüzyonu.
Femoropopliteal hastalıkta seçilecek cerrahi yöntem
TASC A; tercihen endovasküler girişim. TASC B; öncelikle endovasküler girişim. TASC C; tercihen cerrahi girişim. TASC D; cerrahi girişim.
Endovasküler tedavi sonucuna etkiyen faktörler
Lezyonun özelliği, vasküler hastalığın özelliği, hastanın demografik özellikleri, hastanın klinik durumu, girişimde oluşan komplikasyonlar.
Aortoiliak tıkanıklık cerrahisi
1-Tromboendarterektomi.
2-Bypass cerrahisi; aortobifemoral bypass, ekstraanatomik bypass.
3-Aksillobifemoral bypass.
4-Femoro-femoral bypass.
5-Sempatektomi.
Damar cerrahisinde postoperatif tedavi
Erken dönem: antikoagulan (LMWH), antiagregan, antibiyotik, 24-48 saat yatak istirahati.
Geç dönem: antiagregan, risk faktörlerinin kontrolü (antihipertansif, statin, sigara, vb.).
Damar cerrahisinde postoperatif takip
Erken dönem: Greftin ya da işlemin değerlendirilmesi; nabızlar, greftte doppler. Perfüzyonun değerlendirilmesi; ağrı, görünüm, doppler, pulse oksimetre. Postoperatif komplikasyonlar.
Geç dönem: hastanın şikayeti, nabızlar ve ekstremitenin görünümü, ABI, treadmill, greft akım hızları.
Cerrahi tedavi sonuçları
Aortoiliak cerrahi: ameliyat mortalitesi %2-3, 5 yıllık açık kalırlık %85-90, 10 yıllık açık kalırlık %75, 5 yılda ölüm oranı %25-30, 10 yılda ölüm oranı %50-60.
Femorodistal cerrahi: ven grefti ile diz üstü 5 yıllık açıklık %75- 83, ven grefti ile dizaltı 5 yıllık açıklık %40-60, PTFE bypass dizüstü 5 yıllık açıklık %63, PTFE bypass dizaltı 5 yıllık açıklık %14.
Komplikasyonlar
Erken komplikasyonlar: kanama %1-2, bacak iskemisi %1-3, böbrek yetmezliği %1-8, intestinal iskemi %2, medulla spinalis iskemisi %0.25.
Geç komplikasyonlar: greft trombozu 5 yılda %5-10, anastomoz anevrizması %1, empotans %10-25, greft enfeksiyonu %1, aortoenterik fistül.
Klodikasyonun gelecekteki tedavisi
Anjiyojenik büyüme faktörleri, kök hücre nakli, doku mühendisliği, gen mühendisliği.
YAZIYI PAYLAŞ



 Etyoloji
Etyoloji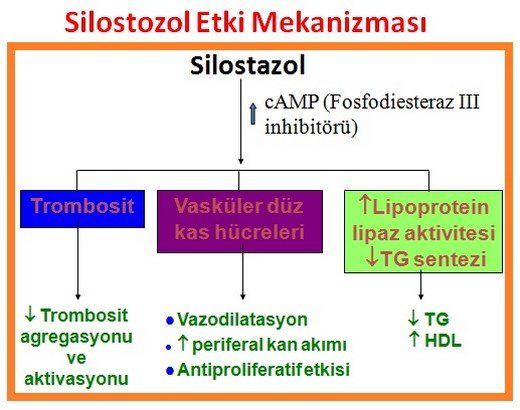 Diğer tıbbi tedavi yöntemleri için öneriler
Diğer tıbbi tedavi yöntemleri için öneriler Periferik damar acilleri
Periferik damar acilleri Kalp damar sistemi muayeneleri
Kalp damar sistemi muayeneleri Koroner arter hastalığı nedir, neden olur? Belirtileri ve tedavisi
Koroner arter hastalığı nedir, neden olur? Belirtileri ve tedavisi Geçmeyen yorgunluk ve halsizliğin nedeni lupus ve PAH hastalıkları olabilir
Geçmeyen yorgunluk ve halsizliğin nedeni lupus ve PAH hastalıkları olabilir Periferik (Kol ve Bacak) damar tıkanıklıkları tanı ve tedavileri
Periferik (Kol ve Bacak) damar tıkanıklıkları tanı ve tedavileri
YORUMUNUZ VAR MI?
Merhaba barmak üste kısmı e alt kısmıda çok agrik var