 Peritonit; peritonun tümü veya bir kısmının inflamasyonudur. İntraabdominal infeksiyon sonucunda gelişir. İnfeksiyon lokalize edilebilirse peritonit lokal olarak sınırlanır. Eğer savunma yetersiz kalırsa generalize peritonit, SIRS ve septik şok gelişir. Peritonitler; primer, sekonder, tersiyer peritonitler ve intrabdominal abseler olarak incelenir.
Peritonit; peritonun tümü veya bir kısmının inflamasyonudur. İntraabdominal infeksiyon sonucunda gelişir. İnfeksiyon lokalize edilebilirse peritonit lokal olarak sınırlanır. Eğer savunma yetersiz kalırsa generalize peritonit, SIRS ve septik şok gelişir. Peritonitler; primer, sekonder, tersiyer peritonitler ve intrabdominal abseler olarak incelenir.
Sınıflama:
Primer peritonit: Çocuklukta spontan peritonit, erişkinde spontan peritonit, CAPD’li hastalarda peritonit, Tbc. Peritoniti.
Sekonder peritonit: Spontan perforasyon peritoniti; GİS perforasyonu, iskemiye bağlı perforasyonlar, pelvik peritonit (PID), BT sonrası peritonit. Postoperatif peritonit; anastomoz kaçağı, sütür hattı kaçağı, güdük yetmezliği, diğer kontaminasyonlar. Posttravmatik peritonitler; künt karın travması sonrası gelişen peritonitler, penetran karın travması sonrası gelişen peritonitler.
Tersiyer peritonit: Patojensiz peritonit, mantar peritoniti, düşük patojenik bakteri peritoniti.
İntraabdominal abseler: Yukarıdaki 3 grup peritonit sonrası da abse gelişebilir.
Primer peritonitler:
Periton dışı bir kaynaktan enfeksiyonun hematojen yayılım sonucu oluşur. Erişkinlerde sıklıkla siroz, SLE, TBC, asitli hastalar, Nefrotik sendrom, periton diyalizi yapan hastalarda görülür. Çocuklarda sıklıkla ÜSYE sonucu gelişir. Erişkinlerde sıklıkla E. Coli, çocuklarda sıklıkla hemolitik streptekok ve pneumokoklar etkendir. CAPD (periton diyalizi) uygulanan hastalarda Gr + bakterilerle (S. Aerus) gelişir. Parasentezde alınan mayiide lokosit sayısı 100/ml den fazla olması ve gram boyama da tek bakteri görülmesi, dializ sıvısının kirli gelmesiyle tanı konur. Tbc basili sıklıkla hastalıklı barsaktan veya hematojen yolla peritona geçer. Tanı genellikle periton biyopsisi ile konur.
Primer peritonitte tanı: Risk faktörlerinin olması (asit, siroz, nefrotik sendrom), muayenede yaygın hassasiyet ve lokalize olmayan defans, parasentezde alınan mayiide lokosit sayısı 100/ml den fazla. Gram boyama da tek bakteri görülmesi tanıyı koydurur.
Tedavi: Etken sıklıkla monomikrobiyaldir. Tedavide etkene yönelik antibiyotik tedavisi yapılır. Tedavi sıklıkla 2-3 hafta sürer. Tekrarlayan periton diyaliz kateterlerine bağlı enf da kateter çıkarılmalıdır.
Sekonder peritonit:
 Mide duodenum perforasyonu; aşlangıçta kimyasal peritonittir, daha sonra supütarif peritonit gelişir, hastalarda ani başlayan şiddetli ağrı vardır. Pankreatit sonrası peritonit; kimyasal peritonit olarak başlar, bakteriyel translokasyonla septik özellik kazanır, proteolitik enzimler doku nekrozu yaparlar. İnce barsak perforasyonu; strangülasyon, tm obstrüksiyonu, barsak iskemisi sonucu gelişebilir. Apandisite bağlı peritonit; perfore olmazsa peritonit kabul edilmez, perfore olduktan sonra lokal ve jeneralize peritonit gelişebilir. Kolon perforasyonuna bağlı peritonitler; divertikül ve kansere bağlı kolon perforasyonları yaygın, süpüratif peritonite neden olurlar. Genito-üriner sistem kökenli peritonitler; perinefritik abse rüptürü, jinekolojik kanserler ve radyoterapi, PID (cinsel yolla bulaşırlar). Postoperatif peritonitler; genellikle anastomoz ve sütür hattındaki kaçaklara bağlı olarak gelişirler, kolon ve ince barsaklardaki kaçaklar daha az sorun çıkartırlar, üst GİS kaçaklarının tedavileri daha zordur, içeriği fazla, retroperitonealdirler ve fixedirler. Operasyondan sonra 5-7. günlerde ortaya çıkarlar, tanıdaki gecikmeler mortaliteyi artırır, hastanın genel durumu bozulmaya başlar, barsak hareketleri kaybolur, ateşi yükselir. Drenlerden ve kesi hattından barsak içeriği gelir, karında distansiyon ve ağrı vardır, Defans gelişir, lökositoz olur. Travma sonrası peritonit; künt travma veya delici kesici alet yaralanmalarıyla oluşan intestinal perforasyonlara bağlı gelişir, künt travmalardaki yandaş organ yaralanmaları riski artırır, penetre yaralanmalar daha hafif seyirlidir (delici-kesi ve ateşli silah).
Mide duodenum perforasyonu; aşlangıçta kimyasal peritonittir, daha sonra supütarif peritonit gelişir, hastalarda ani başlayan şiddetli ağrı vardır. Pankreatit sonrası peritonit; kimyasal peritonit olarak başlar, bakteriyel translokasyonla septik özellik kazanır, proteolitik enzimler doku nekrozu yaparlar. İnce barsak perforasyonu; strangülasyon, tm obstrüksiyonu, barsak iskemisi sonucu gelişebilir. Apandisite bağlı peritonit; perfore olmazsa peritonit kabul edilmez, perfore olduktan sonra lokal ve jeneralize peritonit gelişebilir. Kolon perforasyonuna bağlı peritonitler; divertikül ve kansere bağlı kolon perforasyonları yaygın, süpüratif peritonite neden olurlar. Genito-üriner sistem kökenli peritonitler; perinefritik abse rüptürü, jinekolojik kanserler ve radyoterapi, PID (cinsel yolla bulaşırlar). Postoperatif peritonitler; genellikle anastomoz ve sütür hattındaki kaçaklara bağlı olarak gelişirler, kolon ve ince barsaklardaki kaçaklar daha az sorun çıkartırlar, üst GİS kaçaklarının tedavileri daha zordur, içeriği fazla, retroperitonealdirler ve fixedirler. Operasyondan sonra 5-7. günlerde ortaya çıkarlar, tanıdaki gecikmeler mortaliteyi artırır, hastanın genel durumu bozulmaya başlar, barsak hareketleri kaybolur, ateşi yükselir. Drenlerden ve kesi hattından barsak içeriği gelir, karında distansiyon ve ağrı vardır, Defans gelişir, lökositoz olur. Travma sonrası peritonit; künt travma veya delici kesici alet yaralanmalarıyla oluşan intestinal perforasyonlara bağlı gelişir, künt travmalardaki yandaş organ yaralanmaları riski artırır, penetre yaralanmalar daha hafif seyirlidir (delici-kesi ve ateşli silah).
Tersiyer peritonit:
Sekonder peritonitlerin antibiyotik ve cerrahi ile başarıyla tedavi edilmesinden sonra gelişen peritonitlerdir. Konakçı defans yetmezliği sözkonusudur. İnfeksiyöz bir odak bulunamaz. Ancak sepsisin tüm klinik belirtileri vardır. Genelde koagulaz negatif stafilokoklar ve düşük patojeniteli bakteriler veya mantarlar izole edilir. Klinikte hiperdinamik KVS bulguları, düşük ateş, hipermetabolizma bulguları ile karakterizedir. Destek tedavisi ön plandadır.
İntraabdominal abseler:
Abseler primer ve sekonder peritonitlerden sonra gelişebilirler. Lokalize oldukları için prognozları jeneralize peritonitlerden daha iyidir. Patolojinin başlangıcında defans mekanizmaları infeksiyöz etkene karşı başarılı olurlarsa abse gelişir. Abseler rüptüre olursa jeneralize peritonit gelişir. Abse tanısı CT ve US ile kolayca konulur. Tedavide antibiyotik, perkütan veya cerrahi drenaj uygulanır.
Peritonitlerde belirti ve bulgular:
Karın ağrısı: En sık ve en önemli bulgudur. Ağrı başlangıçta spesifik değildir, ancak zamanla lokalize olur (akut apandisit). İştahsızlık, bulantı, kusma, titreme ile gelen ateş vardır (38-400C). Hipotansiyon ve taşikardi şok’a delalet eder ve tablonun ağırlaştığını gösterir. Solunum hızlı ve yüzeyeldir. Karında distansiyon ve barsak seslerinde azalma. Rebaund, defans ve ileri dönemde tahta karın görülür.
Laboratuvar bulguları: Lökositoz sıklıkla gözlenir ancak lökosit formülü daha değerlidir (sola kayma), 25.000/mm3 üzeri ve 4.000/mm3 altındaki lökosit sayımlarında mortalite artar.
Radyolojik bulgular: Direk karın grafisinde paralitik ileus bulguları, perforasyon varlığında serbest hava gözlenir. USG sıvı kolleksiyonunu gösterir. CT sıvı kolleksiyonu ve ödemi gösterir. Postoperatif peritonitlerde CT oldukça önemlidir.
Tedavi ilkeleri:
İnfeksiyon kaynağının kontrolü ve ortadan kaldırılması. Bakteri, toksik ve nekrotik materyalin konsantrasyonunun azaltılması veya ortadan kaldırılması. Residüel bakterilerin uygun antibiyotikle tedavisi. Organ fonksiyon bozukluklarının düzeltilmesi.
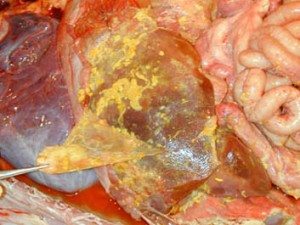 Sekonder peritonitte cerrahi tedavi: Tedavide cerrahi girişim en önemli basamaktır. Amaç karın içindeki pürülan ve nekrotik materyali temizlemek ve infeksiyöz odağı ortadan kaldırmaktır. Standart yaklaşım; tek operatif işlem, uygun antibiyotik, fonksiyonel bozuklukları düzeltmek. Tedavide başarıyı artırmak için 3 yeni teknik geliştirilmiştir; lavaj (intraoperatif lavaj, postoperatif sürekli lavaj), açık abdomen, STAR (staged abdominal repair). Açık abdomen: operasyondan sonra karın açık bırakılır. Barsakların üzeri kompreslerle veya bogota bag ile kapatılır. Biriken pü veya nekrotik materyal temizlenir. Amaç ödem ve distansiyona bağlı olarak karın içi basınç artışını önlemektir. STAR: barsak nekrozu varlığı ve şüphesi. Mükerrer debritman gerektiren pankreatit ve diğer nekrozlar. Primer anastomozun yapılamaması (septik şok ve dolaşım yetmezliğinde). Aşırı peritoneal ödem varlığı durumlarında STAR uygulanır. Endikasyonları; mortalite riskinin %30’un üstünde olması, (APACHE II skoru 15’in üzerinde), genel durum definitif tedaviye izin vermeyecek kadar kötü ise, infeksiyon kaynağının ortadan kaldırılamaması, debritman-nekrozektominin yeterli yapılamaması. İlaveten; uygun antibiyotikler verilir, organ fonksiyonları desteklenir, vucudun sıvı-elektrolit replasmanı sağlanır, TPN ile beslenme tedavisi uygulanır, hasta monitorize edilir ve yakından izlenir.
Sekonder peritonitte cerrahi tedavi: Tedavide cerrahi girişim en önemli basamaktır. Amaç karın içindeki pürülan ve nekrotik materyali temizlemek ve infeksiyöz odağı ortadan kaldırmaktır. Standart yaklaşım; tek operatif işlem, uygun antibiyotik, fonksiyonel bozuklukları düzeltmek. Tedavide başarıyı artırmak için 3 yeni teknik geliştirilmiştir; lavaj (intraoperatif lavaj, postoperatif sürekli lavaj), açık abdomen, STAR (staged abdominal repair). Açık abdomen: operasyondan sonra karın açık bırakılır. Barsakların üzeri kompreslerle veya bogota bag ile kapatılır. Biriken pü veya nekrotik materyal temizlenir. Amaç ödem ve distansiyona bağlı olarak karın içi basınç artışını önlemektir. STAR: barsak nekrozu varlığı ve şüphesi. Mükerrer debritman gerektiren pankreatit ve diğer nekrozlar. Primer anastomozun yapılamaması (septik şok ve dolaşım yetmezliğinde). Aşırı peritoneal ödem varlığı durumlarında STAR uygulanır. Endikasyonları; mortalite riskinin %30’un üstünde olması, (APACHE II skoru 15’in üzerinde), genel durum definitif tedaviye izin vermeyecek kadar kötü ise, infeksiyon kaynağının ortadan kaldırılamaması, debritman-nekrozektominin yeterli yapılamaması. İlaveten; uygun antibiyotikler verilir, organ fonksiyonları desteklenir, vucudun sıvı-elektrolit replasmanı sağlanır, TPN ile beslenme tedavisi uygulanır, hasta monitorize edilir ve yakından izlenir.
Enes Başak
https://www.facebook.com/groups/tipnotlari
YAZIYI PAYLAŞ



 Akut karın tanı ve tedavisi
Akut karın tanı ve tedavisi Kadınlarda ve erkeklerde en sık görülen kanser türleri ve tedavileri
Kadınlarda ve erkeklerde en sık görülen kanser türleri ve tedavileri Baş ağrısı rehberi: Türleri, nedenleri, belirtileri ve tedavisi
Baş ağrısı rehberi: Türleri, nedenleri, belirtileri ve tedavisi Adrenal bez hastalıkları tanı ve tedavisi
Adrenal bez hastalıkları tanı ve tedavisi Karın ağrısının nedenleri ve türleri: Nasıl geçer, ne yapmalı?
Karın ağrısının nedenleri ve türleri: Nasıl geçer, ne yapmalı?
YORUMUNUZ VAR MI?