 Her ilaç reaksiyonu allerji değildir. İlaçlarla oluşan reaksiyonlar için genel olarak “advers” ilaç reaksiyonu tanımlaması kullanılır. WHO “advers” ilaç reaksiyonları tanımlaması; proflaksi, tanı ya da tedavi amacıyla uygun şekilde ve standart dozlarda verilen bir ilaca karşı oluşan, istenmeyen ve önceden tahmin edilemeyen tüm reaksiyonlardır.
Her ilaç reaksiyonu allerji değildir. İlaçlarla oluşan reaksiyonlar için genel olarak “advers” ilaç reaksiyonu tanımlaması kullanılır. WHO “advers” ilaç reaksiyonları tanımlaması; proflaksi, tanı ya da tedavi amacıyla uygun şekilde ve standart dozlarda verilen bir ilaca karşı oluşan, istenmeyen ve önceden tahmin edilemeyen tüm reaksiyonlardır.
İlaç allerjisi: İlacın kendisine veya metabolitlerine karşı immün bir cevap sonucu ortaya çıkan ilaç reaksiyonlarıdır. İlaçlar ile allerjik reaksiyon riski %1-3, allerjik ilaç reaksiyonlarında ölüm oranı 10.000 reaksiyonda 1’dir.
Tüm bireylerde oluşabilen reaksiyonlar:
Yüksek doz: her ilacın kendine özgü yüksek doz etkileri vardır ve eşik değer aşılan her kişide beklenir. Örn; parasetamolün yüksek dozlarında karaciğer yetmezliği yapması. İlacın metabolizma veya atılımının bozulduğu durumlarda, birikime bağlı olarak ortaya çıkabilir.
Yan etki: ilacın tedavi yönünden istenmeyen fakat, önlenemeyen farmakolojik etkileridir. İlacın normal dozlarında bütün hastalarda oluşur. Örn; antihistaminlerle sedasyon, sempatomimetik ilaçlarda kalp ve merkezi sinir sisteminin stimülasyonu ile palpitasyon oluşması gibi.
Sekonder etkiler: bir ilacın primer farmakolojik etkileriyle ilgili olmayan indirekt etkileridir.Örn; antibiyotik tedavisi sonrasında gastrointestinal bakteri flora dengesinin bozulması.
İlaç etkileşimi: daha önce veya aynı anda alınan bir ilacın etkisi üzerine bir ilacın etkisi olmasıdır. Örn; eritromisinin teofilin kan düzeyini artırması.
“Yatkın” bireylerde oluşan reaksiyonlar:
İntolerans: bir ilacın karakteristik farmakolojik etkilerinin çok küçük dozlarda ortaya çıkmasıdır. Örn; tek doz aspirin ile tinnitus oluşması.
İdiyosenkrazi: ilacın bilinen farmakolojik etkisinden farklıdır. Alerji veya hipersensitiviteye benzer, fakat reaksiyonda immünolojik bir mekanizma rol oynamaz. Duyarlı (yatkın) kişilerde, genellikle normal koşullarda ortaya çıkmayan kalıtsal bir enzim anomalisi vardır ve bazı ilaçların alınımı bu enzim eksikliğini ortaya çıkarır. Örn; glikoz-6-fosfat dehidrogenaz eksikliğinde, antioksidan ilaçlarla hemolitik aneminin gelişmesi.
Allerji (veya HSR): farmakolojik ajanlara ve farmasötik eksipienlere karşı gelişen immünolojik reaksiyonlardır. Bu tür reaksiyonlar ilaçların formülünde kullanılmakta olan birçok kimyasal ya da biyolojik ajanlara ve inert maddelere (eksipient) maruziyet sonrasında ortaya çıkmaktadır.RKM,kolloid volüm genişleticiler, peptidler, opiatlar, ASA ve NSAİ ilaçlar gibi maddelerle oluşan reaksiyonlar ilaç allerjisi değildir.Bu non-immünolojik reaksiyonlar erken tipte ve genellikle ciddi reaksiyonlardır.
İlaç allerjisini etkileyen risk faktörleri:
İlaç ile ilişkili faktörler:
Molekül büyüklüğü: doğal komplet antijen yapısında olmasıdır. İnsülin kimopapain heterolog antiserum gibi.
Molekül yapısı: polimerler ve makromoleküller içermesi.
Veriliş şekli, doz, süre ve sıklığı: genel olarak, ilaçların lokal olarak uygulanması en fazla, oral uygulama ise en az duyarlılık oluşturan uygulamadır. En ciddi reaksiyonlar İV uygulama ile görülür. Sık tekrarlanan tedaviler, birkaç yıl aralıklarla uygulanan tedavilere oranla daha fazla duyarlılık geliştirmektedir.
Hastalık ile ilişkili faktörler:
Uzamış ve tekrarlayan tedavi: kistik fibrozis, kronik sinüzit, immün yetmezlik.
Eşlik eden tedaviler: allopurinol ve amoksasilin.
Eşlik eden hastalık: EBV infeksiyonu ve amoksasilin.
Hasta ile ilişkili faktörler:
Yaş: allerjik ilaç reaksiyonları yenidoğanlarda ve yaşlı hastalarda daha az görülmektedir; immün sistemin tam gelişmemiş olması,immün sistem fonksiyonlarının azalmasıdır.
Cinsiyet: kadınlarda daha sık (yaklaşık 2 kat).
Genetik faktörler: antijenik determinantları tanımada genetik yatkınlık. HLA; aspirine bağlı astmada HLA DQW2,insülin allerjisinde HLA-B7DR2DR3, D-penisillamin allerjisinde HLA-DRW2/DRW3. Ailesel yatkınlık; anne veya babasında antibiyotik allerjisi olan çocukta X15. Kişisel metabolik pathway değişkenlikleri (asetilasyon hızı); arilaminleri metabolize eden enzimdeki kalıtsal defektler, fenitoin aşırı duyarlılığı.
Atopi: tartışmalıdır. Atopi, herhangi bir ilaca karşı IgE tipi antikor cevabı oluştuğunda, anafilaksi riskini artıran bir faktör konumundadır.
İmmünojen olarak ilaçlar:
Tam (komplet) allerjenler:
Yabancı makromoleküller: insülin ve diğer hormonlar, enzimler ve protamin, antiserumlar, rekombinant proteinler, aşılar.
Fonksiyonel olarak çok değerlikli kimyasallar (multivalency): süksinil kolin, diğer kuarterner amonyum bileşikleri.
Direkt haptenasyon: Beta laktam antibiyotikler, kinidin, cis-platin, barbituratlar, penisillamin, antitiroid ilaçlar, ağır metaller (altın).
Metabolizma sonucu haptenasyon: sulfonamidler, fenasetin, asetaminofen, fenitoin, prokainamid, halotan.
İmmün reaksiyon mekanizmaları: 1-Erken tip; anaflaksi, ürtiker. 2-Sitotoksik tip; hemolitik anemi, trombositopeni. 3-İmmun kompleks tip; serum hastalığı, vaskülit. 4-Geç tip; kontakt dermatit, morbiliform erüpsiyonlar.
İlaç allerjilerinde klinik:
Deri belirtileri: ürtiker ve anjioödem, pruritus, allerjik kontakt dermatit, ekzantem tarzında döküntü, eksfolyatif dermatit, eritema multiforme, eritema nodozum, sabit ilaç döküntüleri,purpurik döküntüler, fotosensitive reaksiyonları.
Sistemik belirtiler: anaflaksi, serum hastalığı, pulmoner belirtiler, ilaç ateşi, hemotolojik belirtiler, hepatik belirtiler, kardiyak belirtiler,nefrolojik belirtiler, nörolojik belirtiler.
İlaç allerjilerinde tanı:
Anamnez: ilacın alınması ile reaksiyon arasında zamansal bir ilişki vardır. Hasta ilacı daha önce bir kez veya daha fazla almıştır. Hastada mevcut bulguların başka bir nedeni yoktur. Hastanın kullandığı tüm ilaçlar belirlenmelidir (doz, kullanım endikasyonları, başlangıç zamanı, kullanım süresi).
Fizik muayene: Hastaları “allerji polikliniğine git, hangi ilaçlara allerjin varmış öğren” diye yönlendirmek hatalıdır, çünkü “hangi ilaçlara allerjim var?” sorusuna cevap verebilecek bir test henüz geliştirilmemiştir!——–İn vivo testler ve in vitro testler de yapılabilir.
İlaç allerjilerinde tedavi:
Sorumlu ajanın tespit edilip ortadan kaldırılması, reaksiyonu baskılayan spesifik tedavi, sorumlu ajanın yerine, tedavide alternatif ilacın gerekli olup olmadığının belirlenmesi, alternatif bir ilaç kullanmak gerekiyorsa bu ilacın seçimi yapılır.
İlaç allerjisi olan hastalarda ilaç seçimi: Mevcut hastalığın tedavisinde etkili ve güvenli olan, allerjiye neden olan ilaçla ilişkisi olmayan alternatif bir ilaç seçmek, reaksiyondan sorumlu ilacı kullanmak zorunlu ise desensitizasyon yapmak gerekir.
Hasta bilgilendirme: İyi bilgilendirilmeme hastalarda çoğu kez gereksiz endişelere hatta ilaç kullanma korkusuna neden olmaktadır. Herhangi bir ilaca karşı allerji gelişen hastaların çoğu umutsuzluğa kapılmakta ve kendilerini çaresizhissetmektedir. İlaç allerjisi konusunda doğru ve yeterli bilgi verilmeyen hastalar çoğu kez tatmin olmamakta ve değişik sağlık merkezlerine başvurarak gereksiz yere zaman ve para kaybına uğramaktadırlar. Hastaların allerjiye neden olan ilaçların ismini doktorabildirebilmesi teşhiste en önemli yeri tutmaktadır. Bu nedenle reaksiyon gözlenen ilaç isimlerinin bir yere kaydedilmesi ve saklanması hastalara mutlaka öğretilmelidir. Allerjiye (reaksiyona) neden olan ilaç tespit edilmiş ise,ilaçlar arası çapraz reaksiyon konusu hastaya açıklanmalı, mümkün ise çapraz reaksiyon veren (güvenli olmayan) ilaçların listesi hastaya verilmelidir. Mümkün değil ise, herhangi bir ilaç kullanması gerektiğinde hekime danışabileceği imkanlar sağlanmalı ve hastanın kendisini güvende hissetmesi sağlanmalıdır.
Enes Başak
YAZIYI PAYLAŞ



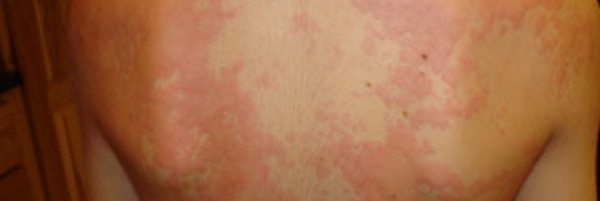 Her ilaç reaksiyonu allerji değildir. İlaçlarla oluşan reaksiyonlar için genel olarak “advers” ilaç reaksiyonu tanımlaması kullanılır. WHO “advers” ilaç reaksiyonları tanımlaması; proflaksi, tanı ya da tedavi amacıyla uygun şekilde ve standart dozlarda verilen bir ilaca karşı oluşan, istenmeyen ve önceden tahmin edilemeyen tüm reaksiyonlardır.
Her ilaç reaksiyonu allerji değildir. İlaçlarla oluşan reaksiyonlar için genel olarak “advers” ilaç reaksiyonu tanımlaması kullanılır. WHO “advers” ilaç reaksiyonları tanımlaması; proflaksi, tanı ya da tedavi amacıyla uygun şekilde ve standart dozlarda verilen bir ilaca karşı oluşan, istenmeyen ve önceden tahmin edilemeyen tüm reaksiyonlardır. İlaç allerjileri tanı ve tedavisi
İlaç allerjileri tanı ve tedavisi Çocuk gelişimi ve psikolojisi: Gelişimini etkileyen faktörler
Çocuk gelişimi ve psikolojisi: Gelişimini etkileyen faktörler Kadınlarda ve erkeklerde en sık görülen kanser türleri ve tedavileri
Kadınlarda ve erkeklerde en sık görülen kanser türleri ve tedavileri Alerji nedir, kimlerde görülür? Belirtileri, testi ve tedavisi
Alerji nedir, kimlerde görülür? Belirtileri, testi ve tedavisi Depresyonun farmakolojik tedavisi: Antidepresanlara ne zaman başlanmalı
Depresyonun farmakolojik tedavisi: Antidepresanlara ne zaman başlanmalı
YORUMUNUZ VAR MI?