Metabolik Cerrahi Tip 2 diyabet tedavisinde güçlü bir alternatif olabilir!
 Doç. Dr. Çelik, Metabolik Cerrahi konusunda dünyadaki en büyük operasyon serisine sahip ve 650’ye yakın tip 2 diyabet hastasına cerrahi tedavi uygulamış! Dünya genelinde yaygınlığı hızla artmaya devam eden tip 2 diyabete karşı uygulanan medikal tedavi seçenekleri dışındaki yöntemler ve özellikle metabolik cerrahi her geçen gün daha fazla dikkat çekiyor. İnce bağırsağın son bölümü olan ‘İleum’un, incebağırsağın başlangıç bölümü ile yer değiştirmesi işlemi ‘İleal interpozisyon’ ameliyatını Türkiye’de uygulayan tek isim olan Doç. Dr. Alper Çelik ile yaptığı operasyonların detayları hakkında özel bir söyleşi yaptık.
Doç. Dr. Çelik, Metabolik Cerrahi konusunda dünyadaki en büyük operasyon serisine sahip ve 650’ye yakın tip 2 diyabet hastasına cerrahi tedavi uygulamış! Dünya genelinde yaygınlığı hızla artmaya devam eden tip 2 diyabete karşı uygulanan medikal tedavi seçenekleri dışındaki yöntemler ve özellikle metabolik cerrahi her geçen gün daha fazla dikkat çekiyor. İnce bağırsağın son bölümü olan ‘İleum’un, incebağırsağın başlangıç bölümü ile yer değiştirmesi işlemi ‘İleal interpozisyon’ ameliyatını Türkiye’de uygulayan tek isim olan Doç. Dr. Alper Çelik ile yaptığı operasyonların detayları hakkında özel bir söyleşi yaptık.
Halen bu gruptaki cerrahi operasyonları dünyada yürüten sayılı isimlerden birisi olan Doç. Dr. Alper Çelik, şu ana kadar 650’ye yakın başarılı operasyon yapmış durumda ve bu alanda dünyadaki önemli serilerden birisine sahip. Yakın zaman içinde çalışmalarının sonuçlarını iki önemli uluslar arası dergide yayımlayacak olan Doç. Dr. Çelik, metabolik cerrahinin tip 2 diyabet tedavisinde önemli bir yöntem olduğunu belirtiyor.
Metabolik Cerrahi operasyonlarının geçmişi ve niteliği hakkında bilgi verebilir misiniz?
 Doç. Dr. Çelik: Günümüzde klinik uygulamada metabolik cerrahi denince akla ilk tip2 diyabet tedavisi gelmektedir. Ancak bu yöntemin geçmişi 1970’li yıllara kadar gitmektedir. Obezite cerrahisinde temel hedef kilo kontrolüdür ve özellikle kısıtlayıcı cerrahilerde metabolik sendromdaki düzelme kilo kaybıyla koreledir. Başarı oranları da buna paraleldir; mide kelepçesinde yani bant ameliyatlarında fazla vücut ağırlığının %45-55’i verilmekte ve diyabetik remisyon oranları da %50’ler civarındadır.
Doç. Dr. Çelik: Günümüzde klinik uygulamada metabolik cerrahi denince akla ilk tip2 diyabet tedavisi gelmektedir. Ancak bu yöntemin geçmişi 1970’li yıllara kadar gitmektedir. Obezite cerrahisinde temel hedef kilo kontrolüdür ve özellikle kısıtlayıcı cerrahilerde metabolik sendromdaki düzelme kilo kaybıyla koreledir. Başarı oranları da buna paraleldir; mide kelepçesinde yani bant ameliyatlarında fazla vücut ağırlığının %45-55’i verilmekte ve diyabetik remisyon oranları da %50’ler civarındadır.
Metabolik cerrahinin 3 temel hedefi bulunuyor. Bizim cerrahi pratikte yaptığımız işlem fundus rezeksiyonudur; bununla hem mide hacmini kısıtlıyorsunuz hem de mide fundusunu devre dışı bırakıp ghrelin hormonunu yanı memelilerde ki hipotalamik iştah açıcı hormonu devre dışı bırakıyoruz. İkincisi “foregut” (ön bağırsak) hipotezidir; bu GİP adı verilen insülin duyarlılığını ve aktivitesini bozan hormonun devre dışı bırakılması işlemini kapsar. Üçüncüsü ve en önemlisi “hindgut” olarak ya da son bağırsak hipotezi olarak adlandırılan ileum kaynaklı insülin duyarlılığını artırıcı ince bağırsak trans zamanını uzatıcı; ince bağırsak pasajını yavaşlatıcı ve anoreksiyojenik etkileri olan GLP-1, Oksintomodülin ve P-YY gibi hormonları aktive etmektir.
Metabolik Cerrahi operasyonlarında kaç alana birden müdahale diliyor?
Doç. Dr. Çelik: Ameliyatların teknik özelliklerini çok iyi yorumlamak lazım. Bizler bir gastrik sleeve veya fundektomi yanı sıra jejenum ve ileum arasında bir yer değiştirme işlemi yapmaktayız. Dikkat ediniz; “yer değiştirme”, yani bypass değil. Örneğin, Duodenal Switch (DS) denilen bir ameliyat var. Aynen gastrik sleeve ve jejunal bypass yapılır. Yani ince barsakların yarıya yakını yiyecek girişine kapatılır. DS diyabet remisyonu anlamında çok efektif bir ameliyattır; %90’ın üzerinde 15 yıllık remisyon oranları bildirilmektedir. Ancak, bu ameliyatın çok ciddi bir bedeli vardır. Yiyecek emilimini bozar.
Hastalar 3-5 ilacı bırakıp 3-5 yeni ilaca başlarlar. Her gün demir, vitamin,mineral ve kalsiyum takviyesi almaları gerekir. Ancak bizim yaptığımız ameliyatta ileum ve jejenum yer değiştirir. O yüzden ameliyata “interpozisyon” adı verilmiştir. Yiyecek önce ileuma girer sonra jejnuma girer; bu nedenle ince bağırsak transitinin yaklaşık %90’ı halen devam etmektedir. Yaptığımız bu işlemle Duodenum ve proximal jejenumun 50 cm’lik kısmı devre dışı bırakılıyor. Yani, ortalama 7-7.5 metre olan ince bağırsak uzunluğunun sadece 50 cm’lik kısmını devre dışı bırakıyoruz.
Örneğin Duodenal Switch operasyonlarında 3.5 metrelik bir kısmı devre dışı bırakılır. Bizim yaptığımız ameliyattan sonra birinci yılını tamamlayan hastaların %94’ü hiçbir şey kullanmazlar, sadece %6 sı demir takviyesi kullanır ki bu zaten ameliyattan önce verilen orana yakındır. İşin temel felsefesi ileum kaynaklı iştah kesici ve insülin duyarlılığını artırıcı özellikle GLP-1, Oxintomodülin, P-YY gibi hormonların aktive edilmesidir.
Metabolik cerrahinin konsepti nasıl oluştu? Obezite cerrahisinin tesadüfî sonuçları bu gelişimde etkili oldu mu?
 Doç. Dr. Çelik: Bu gelişmeye hem obezite cerrahisi ve hem de farmasötik endüstri ön ayak olmuştur. İleal interpozisyon yani ileum kaynaklı peptidlerin bu işi çözeceği ifadesi 1990’lı yıllara dayanıyor. İlk hayvan deneyleri 1995’li yıllarda Brezilya’da yapılıyor ve bunu 1999 yılında insan ameliyatı takip ediyor. Şimdi farmasötik endüstri demişken basında pek çok yerde “Diyabet ilacı obezlere de umut oldu” gibi haberler görüyoruz.
Doç. Dr. Çelik: Bu gelişmeye hem obezite cerrahisi ve hem de farmasötik endüstri ön ayak olmuştur. İleal interpozisyon yani ileum kaynaklı peptidlerin bu işi çözeceği ifadesi 1990’lı yıllara dayanıyor. İlk hayvan deneyleri 1995’li yıllarda Brezilya’da yapılıyor ve bunu 1999 yılında insan ameliyatı takip ediyor. Şimdi farmasötik endüstri demişken basında pek çok yerde “Diyabet ilacı obezlere de umut oldu” gibi haberler görüyoruz.
Herkese umut olan nedir biliyor musunuz? GLP-1’dir. İyi de biz kendi vücudumuzdaki GLP-1’i kullanmak varken neden dışarıdan ithal edelim? Zaten cerrahinin başarısı tek başına GLP1’den kaynaklanmıyor ki. Birincisi kalorik restriksiyon sağlamanız gerekiyor. Artı, GİP’i devre dışı bırakmanız, P-YY Oxintomodülin, Proopiyo- melanakortin gibi hormonları artırmalısınız ki bir başarı ortaya çıksın. GLP-1’in tek başına sağladığı başarı %20’dir. GLP-1 analoglarının kullanıldığı kombinasyon tedavilerinde dahi hastaların %50’den azında klinik hedefleri yakalamak mümkündür.
Zaten tip 2 diyabette cerrahi tedavinin ortaya çıkışının temel nedeni medikal tedavinin başarısız olmasıdır. STENO-2 çalışması da bizim tip 2 diyabette medikal tedaviyle; diyet egzersiz, yaşam tarzı değişikliği, ilaçla, insülinle klinik hedeflere ulaştığımız hasta oranının %15 civarında olduğunu göstermektedir. Cerrahi tedavide bu oran %90-92 aralığındadır.
Bu mevcut hastaların sadece bir kısmına uygulanabilir bir tedavi mi? Bu tedaviden yararlanabilecek hasta oranı nedir?
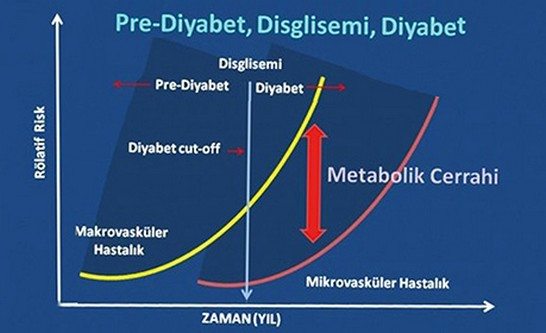
Doç. Dr. Çelik: Tip 2 diyabet tanısı aldığınız gün insülin depolarınızın yarısını kaybetmişsiniz demektir. O anda makro-vasküler hasar süreci prosesin %20-25’lik kısmını tamamlamıştır ve mikro-vasküler hastalık prosesi ise %15-20’lik bir kısmını tamamlamış durumdadır. Aradan yıllar geçtikten endojen rezervlerinizin %90’nını kaybettikten; mikro ve makro-vasküler hastalık süreci %90’na ulaştıktan sonra ameliyat olmaya karar veriyorsunuz.
Operasyonu böyle bir durumda yaptığımızda yada, değerler daha iyi bir durumdayken yaptığımızda nasıl bir sonuç oluşuyor?
Doç. Dr. Çelik: Biz bu ameliyatı grafikteki A noktasında yaptığımızda yaklaşık %90nın üzerinde bir remisyon sağlıyoruz. Bunun %65-70’i komplet remisyon ve yaklaşık %20-22’lik kısmı da parsiyel remisyon. Mikrovasküler hasarda örneğin retinopatide; Grade 2’de yaklaşık %50, Grade 3’te %25’lik bir remisyon sağlıyoruz, grade 4 zaten körlük demek, düzelmeyecektir. Nefropati’de hastalık progresyonu ile birlikte GFR önce artar (hiperfiltrasyon), ki bu dönemde böbrek fonksiyon testleri normaldir.
Sonrasında GFR düşer ve böbrek fonksiyon testleri yükselmeye başlar. GFR’nin normal aralığı 70-110 ml/kg/dk. Eğer hastanın GFR’si 50-70 aralığına düşmüşse bu ameliyattan sonra normale döner. Ameliyattan sonra, 35-50 arasındaysa stabilize olur ve 35’in altı düzelmez. Bizler ameliyat ettiğimiz her hastaya ameliyattan önce ameliyattan altı ay ve bir yıl sonra EMG yapıyoruz. Radikülopati, sudomotor disfonksiyon, mononöropati değerlendirmesi gibi detaylı bir inceleme yapıyoruz. Sonuçlarımız nöropatinin gerileyebildiğini göstermekte. Bu diğer hiçbir tedavi seçeneğinin başaramadığı bir sonuçtur. Bu sonuçları da yakında hak ettiği yerlerde yayınlayacağız.
Operasyonun ardından sağlanan yararlar ve elde edilen kilo kaybı süreci nasıl seyrediyor?
Doç. Dr. Çelik: Tek bir operasyonla hipertansiyonda %95, dislipidemide %94, uyku apnesinde ise tama yakın remisyon sağlıyoruz. Yine kişiden kişiye değişmekle birlikte genelde hastalar 1-1.5 yıl sonra fazla vücut ağırlıklarının %70ini vermiş oluyorlar ve ne kadar fazla kiloları varsa o kadarını kaybetmekteler. Diyabetin kardiyovasküler sistem üzerinde yarattığı hasar da çok büyük oranda azalıyor. Çünkü hastalar hem kilo fazlalarından hem de ekstraselüler sıvı yükünden kurtulmaktalar.
Sadece cerrahi yöntemlerle elde edilen kilo kaybının uzun dönemde ciddi bir sağ kalım avantajı yarattığını biliyoruz. Diyet, egzersiz, yaşam tarzı değişikliği gibi uygulamalar ile 2 yıllık efektif kilo kontrolü sağlama olasılığınız %3’tür. Zaten 2 yıldan fazla diyet yapabilen kişileri haber konusu yapıyorlar. Ancak, bizim ne kendi gruplarımız için ne de yurtdışındakiler için “metabolik cerrahi kardiyovasküler mortaliteyi azaltır” ifadesini kullanmamız mümkün değil çünkü elimizde kontrollü bir çalışma yok. Sadece SOS çalışması obezite ameliyatı yapılan hastalarda bu avantajı gösterdi. Bununla beraber metabolik hedefler açısından elimizde sonuçlar var ve bu kesin.
Bununla beraber dikkatli olunması gerekir. Özellikle mikrovasküler hasarda (örneğin, retinopati ve nöropatide) hangi yöntemi kullanırsanız kullanın akut normalizasyon bazen iyi olmayabilir.İntensif tedavi uyguladığınız zaman tip 2 diyabette akut hipoglismiye bağlı mortaliteyi artırabiliyorsunuz. İşte cerrahinin en büyük avantajlarından birisi de budur; cerrahiden sonra akut hipoglisemi çok nadirdir. Obezite ameliyatı yapılan non-diyabetik bireylerde hipoglisemi ve hatta Nesidioblastosis (insülinoma) görülebilir. Ama metabolik cerrahide zaten tanı anında endojen rezervlerinin %50’si tükenmiş olduğundan bu hastalar hipoglisemiye girmezler. Cerrahi ile gün içindeki glisemik varyabiliteyi azaltırsınız yani disglisemiyi azaltırsınız; bu nedenle mikrovasküler hasar da azalmaktadır.

Bu alanda yayımlanmış kaç bilimsel çalışma bulunuyor ve ne tür sonuçlar söz konusu?
Doç. Dr. Çelik: Bu alanda 10-13 civarında çalışma yayınlandı. Metabolik cerrahi ilk ortaya çıktığında ulusal konseyler en ağır dirençli diyabet hastalarına uygulatmış. Özellikle Brezilya’da böyle yapılmış ama buna rağmen başarı %90’larda. En ağır mikrovasküler hasar olan hastalarda dahi yapıldığı zaman %90’a yakın bir remisyon elde edebiliyorsunuz. Biz şunu iddia etmiyoruz; ilaç tedavisi ‘tu-kaka, cerrahi mükemmel’ demiyoruz biz sadece entegrasyon istiyoruz. Bizim cerrahiden sonra oral diyabetik kullanmak zorunda kalan hastalarımız yok mu? Var elbette, insüline devam eden hastalarımız da var ama cerrahiden başka tek başına metabolik sendromun bütün bileşenlerine karşı %90’ın üzerinde başarı sağlayan bir tedavi yöntemi de yok.
Ayrıca NICE Kılavuzu ve NIH diyor ki bir tip 2 diyabet hastasının vücut kitle endeksi 35’in üzerindeyse ve metabolik sendrom bileşenleri varsa, ameliyat olmalıdır diyor. Uluslararası diyabet federasyonu (IDF) vücut kitle endeksi 30-35 aralığında olan ve uygun tedaviye rağmen klinik tedavi hedeflerini yakalayamayan bireylere cerrahi öneriyor. Bizim ülkemizde ise sadece 40’ın üstü için öneriliyor. Bizler uluslararası kılavuzların sevdiğimiz yerlerini alıp sevmediğimiz yerlerini görmezden geliyoruz. Bundan vazgeçmeliyiz. Bilim de bunu gerektirir.
YAZIYI PAYLAŞ



 Doç. Dr. Çelik, Metabolik Cerrahi konusunda dünyadaki en büyük operasyon serisine sahip ve 650’ye yakın tip 2 diyabet hastasına cerrahi tedavi uygulamış! Dünya genelinde yaygınlığı hızla artmaya devam eden tip 2 diyabete karşı uygulanan medikal tedavi seçenekleri dışındaki yöntemler ve özellikle metabolik cerrahi her geçen gün daha fazla dikkat çekiyor. İnce bağırsağın son bölümü olan ‘İleum’un, incebağırsağın başlangıç bölümü ile yer değiştirmesi işlemi ‘İleal interpozisyon’ ameliyatını Türkiye’de uygulayan tek isim olan Doç. Dr. Alper Çelik ile yaptığı operasyonların detayları hakkında özel bir söyleşi yaptık.
Doç. Dr. Çelik, Metabolik Cerrahi konusunda dünyadaki en büyük operasyon serisine sahip ve 650’ye yakın tip 2 diyabet hastasına cerrahi tedavi uygulamış! Dünya genelinde yaygınlığı hızla artmaya devam eden tip 2 diyabete karşı uygulanan medikal tedavi seçenekleri dışındaki yöntemler ve özellikle metabolik cerrahi her geçen gün daha fazla dikkat çekiyor. İnce bağırsağın son bölümü olan ‘İleum’un, incebağırsağın başlangıç bölümü ile yer değiştirmesi işlemi ‘İleal interpozisyon’ ameliyatını Türkiye’de uygulayan tek isim olan Doç. Dr. Alper Çelik ile yaptığı operasyonların detayları hakkında özel bir söyleşi yaptık.
 Metabolik Cerrahi nedir, nasıl uygulanır? Diyabet tedavisinde etkili midir?
Metabolik Cerrahi nedir, nasıl uygulanır? Diyabet tedavisinde etkili midir? Tip 2 Diyabete karşı pratik önlemler ve tedavideki yeni gelişmeler
Tip 2 Diyabete karşı pratik önlemler ve tedavideki yeni gelişmeler Tip 2 diyabet nedir? Neden olur? Belirtileri ve tedavisi
Tip 2 diyabet nedir? Neden olur? Belirtileri ve tedavisi Uyku apnesine karşı yeni bir tedavi seçeneği: Metabolik cerrahi
Uyku apnesine karşı yeni bir tedavi seçeneği: Metabolik cerrahi Diyabete cerrahi müdahale
Diyabete cerrahi müdahale
YORUMUNUZ VAR MI?