 İntraplevral hava birikmesi ve buna sekonder gelişen akciğer kollapsıdır. Mekanizma; alveolle plevral aralık arasında ilişki, atmosferle plevral aralık arasında ilişki, plevral aralıkta gaz üreten bakteri.
İntraplevral hava birikmesi ve buna sekonder gelişen akciğer kollapsıdır. Mekanizma; alveolle plevral aralık arasında ilişki, atmosferle plevral aralık arasında ilişki, plevral aralıkta gaz üreten bakteri.
Sınıflama:
Spontan pnömotoraks: 1-Primer. 2-Sekonder.
Spontan olmayan pnömotoraks:
1-Travmatik; penetran göğüs travması, künt göğüs travması, barotravma.
2-İyatrojenik; transtorasik/transbronşiyal biopsiler, santral venöz kateterizasyon, torasentez, plevra biopsisi, barotravma, interkostal sinir blokajı, akapunktur.
Primer spontan pnömotoraks (PSP)
Sağlıklı insanlarda ve altta yatan akciğer hastalığı olmaksızın oluşan pnömotorakstır.
İnsidans: Erkeklerde; 18-28/100000/yıl. Kadınlarda; 1.2-6/100000/yıl. Genç astenik yapıdaki erişkinlerde sıktır. Erkek cins ve sigara riski arttırmaktadır.
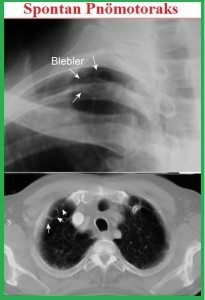
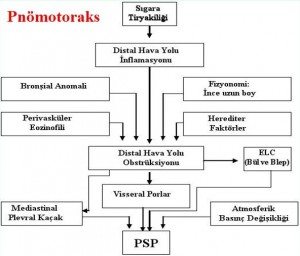
Etyoloji: Tam açıklanamamış. En çok sorumlu sebep bleb veya büllerin rüptürüdür. Amfizeme benzer değişiklikler (emphysema like changes “ELCs”) olarak tanımlanır. Torakotomi veya torakoskopide ELCs veya rüptürü %76-100 görüldüğü bildirilmiş. Genellikle üst lobun apikaline lokalizedirler.
 ELCs oluşumu ile ilgili teoriler:
ELCs oluşumu ile ilgili teoriler:
Distal hava yolu inflamasyonu: özellikle sigara içenlerde, nötrofil ve makrofaj birikimi, elastik fiberlerin bozulması, proteaz-antiproteaz dengesizliği, VATS/torakotomide görülen plevral yapışıklık, rezeksiyon materyalindeki eozinofilik inflamasyon varlığı.
Ac bazali ile apeksi arasındaki basınç farkı: Uzun boylu astenik yapılı kişilerde sık; diyaframdan apekse doğru plevral basınç her 1 cm’de 0.2 cmH2O azalmakta, apeksteki alveollerde daha negatif basınç oluşur, alveol distorsiyonuna neden olur. Vasküler yapıların kılavuzluğunda proksimale yönelen hava hilusa ve paratrakeal alana ilerler. “İdiopatik mediastinal amfizem” e (pnömomediastinum) neden olur. Apekse ilerleyen hava ise visseral plevra yaprakları arasında birikerek bleblere visseral plevra altında birikerek büllere neden olur.
Tek yönlü kapak (check-valve): distal hava yollarındaki inflamasyon ve ödem ile oluşan bül ve bleblerdeki hava basıncı miktarını arttırır; rüptür görülebilir.
Bleb: Visseral plevra yaprakları arasında hava toplanmasıdır. Parankim santraline doğru ilerleme göstermezler. Gaz değişimi veya pulmoner fonksiyonlar üzerinde minimal bir etki pnömotoraksa neden olabilir. Sağlıklı gençlerde normal akciğerin apikal kısımlarında yerleşirler. KOAH da multipl ve diğer akciğer kısımlarında da olabilir.
Bül: Yıkıma uğramış alveoler septaların daha büyük boşluklar oluşturmasıdır. 2 cm veya daha fazla boyutta düzgün sınırlı hava içeren yapılardır. Parankimin daha derininde yer alırlar. Çok büyük bir bül kalan akciğer dokusuna bası yaparak klinik ve radyolojik olarak tansiyon pnömotoraksdan ayırtedilemeyebilir. Bülün duvarını sıkışmış ve incelmiş akciğer parankimi ve bazen plevra oluşturur.
| Bleb | Bül | |
| Yer | Visseral plevra | Sekonder lobülde oluşur |
| Büyüklük | 1-2 cm | 1 cm ile akciğerin >%75 |
| Çeper | Plevranın elastik laminası | Bağ dokusu septası |
| İlişkili durumlar | Spontan pnömotoraks | Respiratuar enfeksiyonlar |
Bül tipleri:
Tip 1: genellikle apekste bulunurlar. Plevral yüzeye sarkan değişik boyutlarda keseler halinde görülürler. Diğer akciğer alanları normaldir. Akciğer dokusuna basınç ile pasif atelektaziye yol açabilirler. Paraseptal amfizemle birlikte sık görülürler. Dar bir boyunla parankime tutunurlar.
Tip 2: subplevral parankimden kaynaklanır. İçlerinde damarlanmalar vardır. Geniş bir boyunla parankime tutunurlar. Spontan pnömotoraksla en fazla ilgisi olan tiptir. Üst loblarda ve orta lob ve lingulanın ön yüzlerinde hemen diafragma üzerinde bulunur. Panasiner ciddi amfizemle birlikte bulunur.
Tip 3: tip 2 bülden farklı olarak daha geniş tabanlı ve derindedir.
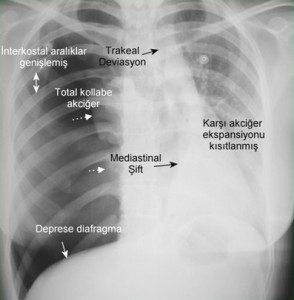
 Klinik: Aynı tarafta ani, batıcı tarzda plöritik göğüs ağrısı ve huzursuzluk vardır. Nefes darlığı vardır. Atak çoğunlukla istirahatte olur. Şunların olması tansiyon pnömotoraksı düşündürür; aşırı solunum sıkıntısı, takipne, taşikardi (>140/dk), hipotansiyon, anksiyete, siyanoz. Alveoler hava solunumun her evresinde plevral aralığa girer ancak geri çıkamaz.
Klinik: Aynı tarafta ani, batıcı tarzda plöritik göğüs ağrısı ve huzursuzluk vardır. Nefes darlığı vardır. Atak çoğunlukla istirahatte olur. Şunların olması tansiyon pnömotoraksı düşündürür; aşırı solunum sıkıntısı, takipne, taşikardi (>140/dk), hipotansiyon, anksiyete, siyanoz. Alveoler hava solunumun her evresinde plevral aralığa girer ancak geri çıkamaz.
Fizik muayene: Büyük pnömotorakslarda bulgu verir.Göğüs kafesi hareketi kısıtlanır. Vokal fremitus yok veya azalmıştır. Hipersonorite vardır. Solunum sesleri yok veya azalmıştır. Taşikardi, hipotansiyon vardır.
Tanı:
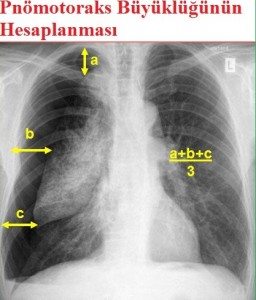
PA akciğer grafisi (ayakta): visseral plevra sınırı görülür. PA normal ama şüphe varsa lateral veya lateral dekubit grafiler çekilebilir. Ekspirium grafisi çok az katkı sağlar. Mediastinal şift; gençlerde minimal pnömotoraksta bile olabilir.
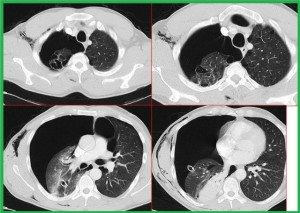
Toraks BT: kesin tanı koydurucu bir yöntemdir. Daha duyarlıdır. Blebleri gösterir, PSP’lilerin %89’unda vardır. Plevral efüzyon pnömotoraksların %10-20’sinde gelişebilir.
Neonatal pnömotoraks: Yenidoğanların %1-2’sinde görülür. Miadında veya postmatur doğanlarda görülebilir. Çoğu erkektir. Çoğunda solunum güçlüğü sendromu veya mekonyum, kan veya mukus aspirasyonu olan güç doğum hikayesi mevcut. Belirgin klinik belirti vermeyenlere oksijen desteği ile yakın takip edilmeli. Klinik belirgin ise tüp torakostomi takılmalı.
Sekonder spontan pnömotoraks (SSP)
Daha önceden var olan akciğer hastalığına bağlı gelişen pnömotoraks tablosudur. Mekanizma; akciğer parankimi nekrozu sonucu oluşan alveol rüptürü ile plevral aralığa hava girer. İnsidans; erkeklerde 6.3/100000/yıl, kadınlarda 2/100000/yıl.
Nedenleri:
 1-Hava yolu hastalıkları; KOAH (tüm durumlar arasında en sık neden), kistik fibrozis, akut ağır astım.
1-Hava yolu hastalıkları; KOAH (tüm durumlar arasında en sık neden), kistik fibrozis, akut ağır astım.
2-İnterstisyel AC hastalıkları; sarkoidoz, idiopatik pulmoner fibrozis, histiyositozis X, lenfanjioleiomyomatozis.
3-Konnektif doku hastalıkları; romatoid artrit, ankilozan spondilit, polimyozit, skleroderma, marfan sendromu, ehler-danlos sendromu.
4-İnfeksiyöz AC hastalıkları; TBC, pnömosistis carinii pnömonisi, bakteriyel enfeksiyon, parazitik enfeksiyon (kist hidatik), mikotik enfeksiyon.
5-Kanser; AC kanseri, sarkomlar, diğer metastatik maligniteler.
6-Torasik endometriozis; katameial pnömotoraks.
Ülkemizde en sık SSP nedeni pulmoner tbc’dir.
Klinik: Pnömotoraksın boyutu ile orantısız dispne vardır. FEV1 < 1 L, FEV1/FVC < 0.4 olan hastalarda risk daha yüksektir. Rezervi az, ağır KOAH’ta küçük pnömotoraks çok tehlikeli olabilir. Göğüs ağrısı ve hipoksemi hemen oluşur. PaCO2 hızla yükselir.
Tanı: PA AC grafisinde visseral plevranın görülmesi ile tanı konur. Dev bül – pnömotoraks; klinik ipucudur, pnömotoraks kliniğinde ani dramatik bozulma vardır. Dev bül kronik olduğu için ani gelişen sıkıntılar olmayacaktır. Grafide visseral plevra sınırı belli olmaz, pozisyonla yer değişirmez, sıkışan akciğer hattının açıklığı dışa bakar. Toraks BT kesin tanıda yardımcıdır.
Komplikasyonlar:
 1-Bülün enfekte olması.
1-Bülün enfekte olması.
2-Göğüs ağrısı; aşırı havalanma nedeniyle, retrosternal lokalizasyonlu ve angina ağrısına benzer.
3-Kanama.
4-Spontan pnömotoraks; bleblerin yırtılması ile oluşan pnömotorakslarda nüks azdır, büllerin yırtılmasına bağlı pnömotoraksta nüks oranı yaklaşık %50 dir, büllerin yırtılmasına bağlı pnömotoraksda plevral ve parankimal enfeksiyonlar daha sık görülür ve aynı zamanda hava kaçağı daha uzun sürer.
5-Akciğer kanseri.
Katamenial pnömotoraks: Menstürasyon gören 25 yaş üstü kadınlarda görülür. Menstürasyonun 2.-3. gününde pnömotoraks gelişir. Patogenez net değildir. Genellikle pelvik endometriozis öyküsü vardır. AC, plevra ve diaframda endometrial lezyonlar saptanır.
Pnömotoraks komplikasyonları: Uzamış hava kaçağı, tansiyon pnömotoraks, pnömomediastinum, hemopnömotoraks, bilateral pnömotoraks, pnömoperiton, rekürrens. Hemopnömotoraks: PSP’li olguların %10-12’sinde görülür. Erkeklerde daha fazla (30 kat) görülür. Plevral yapışıklık ve yeni damarlanmaların yırtılması (spontan hemotoraksın en sık nedeni) ile oluşur. Klinik; kanama miktarına bağlıdır. Tedavi; tüp torakostomi, AC ekspanse olunca tamponad, torakotomi.
Rekürrens: aynı tarafta, ilk 2 yılda >%20 görülür. Nüks olmuşlarda 2. ve 3. olasılık >%50’dir.
Bilateral pnömotoraks: senkron bilateral pnömotoraks nadir görülür. Metakron (karşı tarafta pnömotoraks olasılığı) pnömotoraks yüksek oranda görülür.
Tansiyon pnömotoraks: Klinik bir durumdur. Takipne, taşikardi, hipotansiyon, ajitasyon vardır klinikte. Hemitoraks geniş, solunuma az katılır, trakea devie, hipertimpanik ses, KTA yer değiştirmiş. Her tür pnömotoraksta oluşabilir. Mekanizma; plevral aralıkta hava birikimi >> ekspirasyonda dışa çıkamaz (tek yönlü valv mekanizması) >> basınç artar ve pozitifleşir >> AC kollapsı, mediastinal ve venöz yapılara bası oluşur >> mediastinal şift >> venöz dönüş azalır >> kardiak dolum ve output azalır >> hipoksemi, şok gelişir.
Spontan olmayan pnömotoraks:
Travma veya neden olacak bir girişim sonunda oluşan pnömotorakslardır
Travmatik pnömotoraks: Künt ve penetran travma sonucu oluşur. Visseral veya mediastinal plevra yırtılması; kot fraktürleri, AC laserasyonları, bronş rüptürü, özefagus perforasyonları. Gizli pnömotoraks oluşabilir. Direkt AC grafisi yardımcı olamaz (subkutan amfizem). BT çok yardımcı. Multitravmalı hastaya mutlaka çektirilmeli. MV bu tür pnömotoraksı hızla arttırır.
İatrojenik pnömotoraks: Tanısal ve tedavi amaçlı girişimlerin komplikasyonu sonucu oluşur; TTİİA-B, SVK, torasentez, MV, plevra biopsisi, transbronşiyal biopsi, akapunktur, interkostal blokaj, kalp pili takılması.
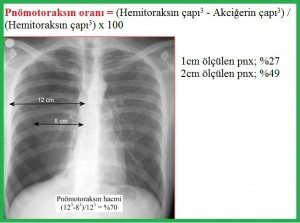
Küçük; viseral-paryetal plevra arası < 2 cm. Büyük; viseral-paryetal plevra arası > 2 cm.
Tedavi
 Amaç; plevral aralıktaki havanın boşaltılması, tekrarlama olasılığının en aza indirilmesi. Tedavi, pnömotoraksın boyutuna, semptomların şiddetine, hava kaçağı durumuna ve pnömotoraksın primer veya sekonder olup olmadığına göre değişir. Tedavi modaliteleri; gözlem, basit aspirasyon, katater aspirasyon veya torakostomi, tüp torakostomi, plöredezis, cerrahi tedavi.
Amaç; plevral aralıktaki havanın boşaltılması, tekrarlama olasılığının en aza indirilmesi. Tedavi, pnömotoraksın boyutuna, semptomların şiddetine, hava kaçağı durumuna ve pnömotoraksın primer veya sekonder olup olmadığına göre değişir. Tedavi modaliteleri; gözlem, basit aspirasyon, katater aspirasyon veya torakostomi, tüp torakostomi, plöredezis, cerrahi tedavi.
Gözlem: ≤ %15 (<2 cm), asemptomatik, klinik stabil ise gözlem yapılır. Havanın rezorbsiyonu beklenir (rezorbsiyon hızı günlük hemitoraksın %1.25-1.8’i). Yüksek akımlı O2 (10 lt/dk); Azot pl P oranı azalır, O2 pl P oranı artar, pnömotoraks rezorbsiyon hızı 4 kat artar, sürfaktan yapımını artar.
Basit aspirasyon: Gözlem başarısız veya ilk basamak tedavi olarak tüm pnömotorakslara uygulanabilir. Başarı oranı; PSP’de %59-83, SSP’de %33-67. Rekürrens oranı; 3 ayda %20.
Teknik: 16G IV kanül kullanılır. Orta klavikuler hat, 2.IKA’tan yapılır. 50 cc enjektör alınır, 2.5-3 lt hava aspire edilebilir. İkinci kez tekrarlanabilir. 24-48 saat gözlem altına alınır.
Katater aspirasyon/Katater torakostomi: Basit aspirasyonun yetersiz kalması, >2 kez aspirasyon gereksinimi, 3 litreyi aşan aspirasyonlarda kullanılır.
Tüp torakostomi: Semptomlar belirginse, total AC kollapsı varsa, tansiyon pnömotoraks ise, karşı AC hastalığı varsa, aspirasyon veya katatere rağmen tam ekspanse olmayan veya radyolojik progresyon gösteren hastalarda uygulanır.
Teknik Göğüs tüpü; PVC, silikon, kauçuk ya da tüpün kanla tıkanmasını önleyecek “clot stop” tüpler kullanılır. Erişkinlerde; pnömotoraks 28-32F, hemotoraks/ampiyem 32-36F. Çocuklarda 20-28F.
Nereden uygulanmalı: Midklavikuler hat 2.İKA; kolay uygulanabilir, pesser drende tercih edilir, estetik değildir. Midaxiller hat 6. İKA; ekspansiyonu rahat, tüpe bağlı komplikasyonlar az, kısmi plöredez oluşabilir. İnsizyon bir alt kotta olmalı; cilt, cilt altı ve interkostal kasta oluşan tünelin yönü tüpü dik konumda tutar, özellikle zayıf hastalarda tüp alındıktan sonra bu uzun trakt kapanarak insizyon kaçağına neden olmaz. Komplikasyonu: uygunsuz lokalizasyon (kalp, akciğer, dalak, karaciğer, diafram yaralanması), tüpün uzun süre kalması sonucu infeksiyon, cilt altı amfizemi, kanama, horner sendromu, reekspansiyon pulmoner ödem.
Reekspansiyon pulmoner ödem: Uzun süreli total kollapslı pnömotorakslarda oluşabilirr. Tansiyon pnömotoraksta oluşabilir.
Önlem: ekspansiyon hızlı olmamalı. Tüp klemplenir, aralıklı açılarak AC mekanik hasardan korunur.
Rekürrensten koruma: Kimyasal plöridezis; quinacrine, otolog kan, bleomisin, tetrasiklin, talk.
Tetrasiklin: düşük pH ve irritatif etki gösterir. Parenteral formu üretilmiyor. Veteriner formu (oksitetrasiklin, doksisiklin) var. İnsanda kullanımında yasal sorunlar var. Nüks; %25. Talk: magnesium silicate hydroxide içerir. Asbestten arındırılmışı kullanılır. Plevral fibrozis ve yapışıklık görülebilir. Ciddi yan etkileri; ateş, plöretik ağrı, ampiyem, ARDS, pakiplörit, orta derecede restriksiyon. Gençlerde tercih edilmemeli. 2-5 gr talk verilebilir. Lokal anestetikle irrige edilmiş plevral kaviteye 50-100 cc izotonik NaCl ile sulandırılarak verilir. Hasta farklı pozisyonlarda tutulur. VATS sırasında püskürtme yöntemi de kullanılır. Nüks; <%10.
Cerrahi tedavi – Endikasyonları:
İlk atak: 1-Erken komplikasyonlar, uzamış hava kaçağı, ac yetersiz ekspansiyonu, bilateral pnömotoraks. 2-Göreceli endikasyonlar; hemotoraks, tansiyon pnömotoraks, komplet pnömotoraks. 3-Potansiyel tehlike; mesleki tehlike, sağlık hizmetlerine uzaklık, dev bülün varlığı, kontrlateral ilk epizod.
İkinci atak: ipsilateral rekürrens, kontrlateral rekürrens.
Cerrahide amaç: Bleb ve bülün yoğun olduğu AC apeksi rezeksiyonu veya ligasyonu yapılır. Nüksü önlemek için plevral yapışıklık; parsiyel veya total plörektomi, kimyasal plöridez, plevral ablasyon. Tam posterolateral torakotomi gereksiz; aksiller torakotomi, oskültasyon üçgeninden yapılan minimal torakotomi yapılabilir.
VATS: postoperatif ağrı ve yatış süresini azaltır. Aksiller torakotomiye üstünlüğü kanıtalanmadı.
SSP tedavileri:
KOAH’da tedavi: küçük pnömotorakslar dahi tolere edilemez. Gözlem ve aspirasyon tedavisi önerilmez. Asemptomatik olgularda yakın gözlem yapılır. Tüp veya katater torakostomi ilk seçenektir. Erken cerrahi; nüks oranı daha azdır. Talkla plöredezis yapılabilir.
Kistik fibroziste tedavi: konservatif yaklaşım yapılır. Transplantasyon bir seçenektir. Tbc: tüp torakostomi medikal tedavi süresince uygulanmalı. Cerrahi yeterli süre anti-tbc tedavi almadan yapılmamalı.
AC primer veya sekonder tümörlerinde tedavi: KT/RT sürecinde iskemi sonucu plevrada rüptür oluşur. TT ve kimyasal plöredez yapılabilir.
Katamenial pnömotoraksta tedavi: küçük ve semptomsuzlarda gözlem ve aspirasyon yapılır. Diğerlerinde ilk tedavi TT. Nüksü azaltmak için; oral kontraseptif, histerektomi – bilateral ooferektomi, kimyasal plöredez, torakotomi, cerrahi plöredez.
Pnömotoraks yaşamı tehdit eder. Tanı için şüphelenmek gerekir. Basit bir IV kanül bile hayat kurtarır. Enes Başak
Enes Başak
YAZIYI PAYLAŞ



 Kadınlarda ve erkeklerde en sık görülen kanser türleri ve tedavileri
Kadınlarda ve erkeklerde en sık görülen kanser türleri ve tedavileri Uykuda solunum bozuklukları tanı ve tedavisi
Uykuda solunum bozuklukları tanı ve tedavisi Acilde dispneik hastaya yaklaşım
Acilde dispneik hastaya yaklaşım Çocuk gelişimi ve psikolojisi: Gelişimini etkileyen faktörler
Çocuk gelişimi ve psikolojisi: Gelişimini etkileyen faktörler Akciğer kanseri tedavisi: Ameliyat, kemoterapi ve radyoterapi
Akciğer kanseri tedavisi: Ameliyat, kemoterapi ve radyoterapi
YORUMUNUZ VAR MI?