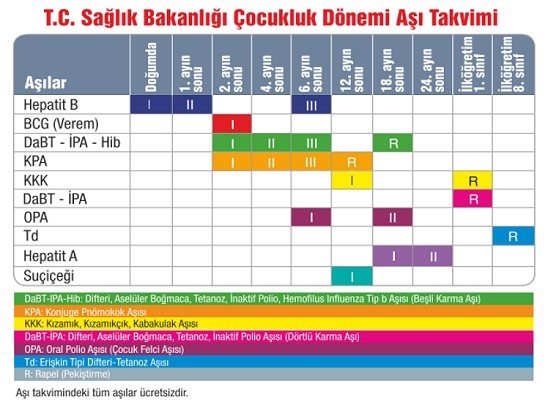
Bebek ve çocuklar için Detaylı Aşı Takvimi ve aşıların yan etkileri

Aşı Takvimi, ülkemizde Sağlık Bakanlığı tarafından belirlenen ve uygulanan zorunlu koruyucu aşıları kapsar. Aşılama tüm toplumun, tanımlanmış bir risk grubunun ya da bireylerin önemli bulaşıcı hastalıklara karşı korunması için çok önemlidir. Aşıya bağlı olumsuz etkiler meydana gelebilmektedir ancak tüm nüfus üzerindeki yararı her zaman neden olmuş olduğu potansiyel zarardan çok daha yüksektir. Bu yazımızda mevcut rehberler ışında başta, BCG aşısı, Hepatit B aşısı, Hepatit A Aşısı, Grip aşısı, Pnömokok polisakkarid aşısı, Pnömokok konjuge aşısı, ensefaliti aşısı, Sarı humma aşısı, Tifo aşısı, Kolera aşısı, Meningokok konjuge aşısı, Kuduz aşısı, Suçiçeği aşısı ve HPV aşısı olmak üzere ülkemizde uygulanmakta olan aşılarla ilgili kapsamlı bilgileri derlemeye çalıştık.
Table of Contents
Aşı programından sapmaların oluşması
- Eğer aşı serisi kesilmiş ise, yeniden başlamaya gerek duyulmadan aşılamaya devam edilmelidir.
- Aşılama süreleri konusunda, epidomiyolojik açıdan doğruluğu kanıtlanmış bir neden olmadan, önerilen aşılama aralıkları kısaltılmamalıdır.
- Eğer çocuk aşılama yapılması için önerilen yaşına net bir şekilde geçmiş ise, ikinci doz (güçlendirici) normalden daha kısa bir aradan sonra verilebilir. Rotavirüs aşısı burada bir istisnadır.
- Aynı aşının iki enjeksiyonu arasındaki minimum aralık genellikle en az bir aydır.
Çocuklarda aşıdan sonra dikkat edilmesi gereken 4 kritik belirti
- Aynı zamanda birkaç aşı yapılabilir.
- Etkileşimden kaçınmak ve lokal reaksiyonları tanımak için farklı aşılama yerleri kullanınız.
- Canlı zayıflatılmış mikrop içeren aşıların yanı sıra aktif olmayan mikroplar ya da onların saflaştırılmış antijenleri aynı vizitede verilebilir ya da birbirleriyle bağlantılı bir programa göre de verilebilir.
- Canlı zayıflatılmış mikrop içeren her iki aşıda aynı vizite de ya da en az 1 aylık aralıklarla yapılabilir.
- İmmünoglobini MMR, suçiçeği, sarı humma aşısı ile eş zamanı olarak vermeyiniz. Aşılar-3 -4 haftalarda-immünoglobin- 6-12 haftalarda-aşı
Aşılamayı güçlendirmeye ihtiyaç duyulması
- dT aşı güçlendirmesi yapılması 10 yıl aralıklarla gerekli olmaktadır.
- IPV (polio) güçlendirme yalnızca özel durumlarda gereklidir (hala poliomyelit virüsü ile karşılaşılan ülkelere seyahat eden kişileri ve bu ülkelerde son polio virüs aşısı yapıldığından bu yana 5 yıl daha geçtiğini düşününüz.)
Ulusal aşılama programında özel gruplar için yapılan aşılar
BCG aşısı
- Eğer
- çocuğun anne, baba, kız kardeş, ya da erkek kardeşinde ya da çocuğun birlikte yaşamış olduğu herhangi bir kimsede teşhis edilmiş bir tüberküloz hikayesi var ise
- ve çocuğun kendisi babası ya da annesiyle, kız ya da erkek kardeşiyle tüberküloz hastalığının yüksek seviyede görüldüğü bir ülkede yaşıyor ve bu ülkede doğmuş ise (görülme sıklığının yılda en az 50/100 000)
- çocuk yüksek oranda tüberküloz hastalığı görülen bir ülkeye taşındıysa (görülme sıklığı yılda en az 50/100 000 seviyesinde olan bir ülkede) ve orada bir aydan daha uzun bir süre kaldıysa bu durumda BCG aşısı tavsiye edilir.
- Çok nadir görülen vakalarda bile çocuğun yukarıda bahsedilen herhangi bir risk grubuna ait olmasa bile BCG aşısı olması gerekebilir.
- Kadın doğum kliniğinde bir halk sağlığı hemşiresi, doğumdan önce takip vizitesi esnasında anne ile görüşme yaparak BCG aşısına ihtiyaç olup olmadığını değerlendirecektir. Yeni doğan bebeğin aşı olma ihtiyacı kadın doğum hastanesinde değerlendirilebilir.
- Aşının bir dozu sol kolun üst kısmına intradermal enjeksiyon yapılarak uygulanır.
- Genellikle yeni doğan bebekler aşılansa da aşı çocuklara 7 yaşına kadar yapılabilir.
- 6 yaşındaki ya da daha büyük yaşlardaki çocuklarda tüberkülin negatifliği aşı öncesinde Mantoux testi (2 TU) ile teyit edilmelidir.
HPV virüsü nasıl bulaşır? Rahim ağzı kanserinin tanı ve tedavisi
Hepatit B aşısı
- Hepatit B Aşısı, 0, 1, 2 ve 12 aylık olan HBsAg taşıyıcısı (hem anneden hem de babadan) olan yeni doğan bebekler. Eğer anne taşıyıcı ise, ilk aşı yapılmadan önce bir doz HB immünoglobin (125 IU) de verilmelidir.
- Akut HBVenfeksiyonu taşıyan ya da bilinen bir HBsAg taşıyıcısı olan kişilerin aynı evde birlikte yaşamaları
- Akut HBV enfeksiyonu olan ya da bilinen bir HBsAg taşıyıcı durumu olan cinsel partnerleri
- Yerine koyma tedavisi ile birlikte hemofilyak
- İntravenöz ilaç kullanıcıları, onların cinsel partnerleri ve aynı evde yaşayan insanlar. Daha da önemlisi ise ebeveynlerinden biri intravenöz ilaçlar kullanan yenidoğan bebeklerin aşılanmasıdır.
Hepatit B aşısı nedir? Ne zaman yapılmalı? Yan etkileri nelerdir?
- Profesyonel hayat kadınları
- İğne yaralanması riski taşıyan insanlar
- Sağlık öğrencileri ve stajerlerinin yurt dışında çalıştıkları dönemde HPV enfeksiyonu taşıyıp taşımadıkları riski durumlarında aşılama yapılmalıdır.
Hepatit A Aşısı
- Hepatiti A Aşısı, intravenöz ilaç kullanıcıları ve onların yakın temasta bulundukları kişiler için ve plazma bazlı preparasyon alan hemofili hastaları için kullanılmalıdır.
- Mevcut bilgilere göre, aşının iki dozu hepatit A’ya karşı yaşam boyu bir koruma sağlar. Aşının yapılması gereken yaş ilk doz esnasında en az 12 aylık olanlara olmalıdır. İkinci doz ise ilk doz yapıldıktan sonra 6-12 aylık bebeklere yapılmalıdır.
Hepatit A aşısı nedir? Ne zaman yapılmalı? Yan etkileri nelerdir?
Grip aşısı
- Bazı ülkelerde, yıllık grip aşısının yapılması 6 ile 35 aylık olan tüm çocuklara, 65 yaş ve üzerindeki tüm insanlara ve 65 yaş altındaki tüm risk gruplarına ancak 6 aylıklardan büyük olanlara tavsiye edilmektedir:
- kronik kalp ve akciğer hastalığından dolayı medikal bakıma ihtiyacı olan hastalar (astım gibi) KOAH ya da bronşit ya da şeker hastalığı
- böbrek yetmezliği olan hastalarda (150 µg/l üzerinde kalıcı miktarlarda plazma kreatin)
- immün yetmezlik ya da immünosupresyon görülen hastalarda; aşı tedavi süreleri aralarında ya da en az sistotistik süresinden 1 ya da 2 hafta önce yapılmalıdır.
- glukokortikoid replasman tedavisi gören hastalar ya da immün yetmezlik sorunu yaşayan hastalarda; aşı immünoglobin replasman tedavisi gerektiren kanda gamma globülin azlığı durumunda yapılmamalıdır.
- uzun süreli salisilat tedavisi gören çocuklarda ve yetişkin bireylerde (Reye sendromunu önlemek için)
- kronik nörolojik ve nöromüsküler rahatsızlık görülen hastalarda aşılama yapılmalıdır.
- Bunun yanı sıra aşağıda belirtilen gruplar ulusal grip aşısı programına dahil edilebilirler:
- iş yerinde gribe maruz kalabilen sağlık profesyonelleri ya da immünosupresyon ya da yaşlı hastaların tedavisini üstlenenler
- hamilelik süreci dikkate alınmaksızın hamile kadınlar.
- Grip aşısı seroloji ile ilişkili olduğu doğrulanan vakaların % 70’ni Bve klinik olarak teşhis edilen grip enfeksiyonlarının yaklaşık % 25’ni önler. Aşı yaşlılarda hastaneye yatış oranını azaltır.
Kene kaynaklı ensefalit aşısı
- Endemik alanlarda kene kaynaklı ensefalit aşısı genel aşılama programına eklenebilir.
- Kene kaynaklı ensefalite karşı temel koruma ayda 3 i.m enjeksiyonu 0,1-3 ve 10-15 (Encepur®) ya da 0, 1–3 ve 6–15 (TicoVac®).
Ulusal aşılama programı dışında kullanılan aşılar
Pnömokok polisakkarid aşısı
- Saflaştırılmış antijenler (23 yüzeysel polisakkaritler içerir.)
- Koruyucu etkisi % 50–80’dir.
- Ulusal program çerçevesinde aşı sadece 2-5 yaş arası ilk geçirdikleri hastalıktan dolayı yüksek seviyede ağır pnömokok enfeksiyon riski taşıyan çocuklara yapılmalıdır.
- Aşılama bağışıklık sistemi zayıf olan kişilerde ilk dozdan sonra 5 yıl süresince tekrarlanabilir. Birkaç tekrarlanan güçlendirici aşıların güvenliği ve etkinliği üzerine yapılan araştıma kanıtları yetersizdir.
- Bu aşı 2 yaşın altındaki çocuklara bu yaş grubundaki çocukların aşı immünojenitesi zayıf olduğu için verilmez.
- Bu aşı grip aşısıyla eş zamanlı olarak verilebilir ancak farklı bir yerde verilebilir.
Tetanoz aşısı nedir? Ne zaman yapılmalı? Yan etkileri nelerdir?
Birincil hedef gruplar
- Splenektomili hastalarında ya da dalak disfonksiyonu olan hastalarında (splenektomi öncesinde ya da hemen sonrasında her iki haftada bir)
- BOS fistülü ya da koklear implant hastalarında
- Lenfoma görülen hastalar
- Multipl miyelom hastaları
- Nefrotik sendromlu hastalar
- HIV virüslü hastalar
- Konjenital ya da edinsel bağışıklık yetmezliği olan hastalar (ancak agammaglobülinemi olan hastalar değil). Aşı immünosupresif tedaviden iki hafta öncesinde yapılmalıdır.
- Kemik iliği ya da organ nakli almış olan hastalar
- Sürekli sistemik glukokortikoid tedavisi ya da diğer immünosupresif ilaç tedavisi uygulanan hastalar
Diğer hedef grupları (aşılama düşünülen)
- Hastalar
- kalp yetmezliği olan hastalar
- kronik akciğer hastalığı olan hastalar
- şeker hastalığı olan hastalar
- karaciğer yetmezliği görülen hastalar
- böbrek yetmezliği olan hastalar
- 65 yaşında ve üstü kişiler
- Alkolikler
- Sürekli bir kurumdan bakım alan kişiler
Pnömokok konjuge aşısı (PCV)
- Saflaştırılmış antijenler içerir (bir protein taşıyıcı ile konjuge edilmiş yedi polisakkarit).
- Akut pnömokok hastalıklarını önlemesi için 2-24 aylık çocuklara verilebilir.
- Doz aşının başlatıldığı yaşa bağlı olarak değişmektedir. Üretici firma buna ilişkin 4 doz önermektedir (2, 4, 6 yaşlarında ve 12 aylık olanlarda), ancak yalnızca 3 doz alınmasına ve bunun etkinliğine ilişkin bir kanıtta bulunmaktadır. Kuzey ülkelerde, aşılamanın 3,5 ve 12 aylık olanlarda yapılması önerilmektedir.
- Eylül 2010 tarihinden itibaren, PCV yukarıda belirtilen program takibinde Finlandiya ulusal aşılama programına dahil edilmiştir.
- PCV 2, 4, 6 ve 12 aylık olan tüm çocuklara aşı yapılan U.S, Kanada, Avustralya ve çeşitli Avrupa ülkelerinin ulusal programının bir parçasıdır.
- Eğer ulusal programa dahil edilmemiş ise, pnömokok konjuge aşısı 2-59 aylık olan, ciddi bir pnömokok enfeksiyonu kapma riski yüksek seviyede olan ya da böyle bir enfeksiyonu kapma olasılığı yüksek olan ve komplikasyon görülen çocuklara önerilmektedir.
- ayrıca splenektomili çocuklar ve dalak disfonksiyonu görülen çocuklarda (ör. hücre anemisi)
- HIV enfeksiyonu olan çocuklar
- immün yetmezliği olan diğer çocuklara (konjenital immün yetmezliği, nefrotik sendromlu, immünosupresif, yüksek dozda glukokortikoid, ilaç tedavisi ya da radyoterapi gören çocuklara) yapılması önerilmektedir.
Hib aşısı
- Bir protein taşıyıcı ile konjuge saflaştırılmış antijen (polisakkarit) içerir.
- Gerekli olan doz sayısı ve aşılama programı aşılamanın yapılacağı yaşa bağlı olarak değişmektedir.
- Splenektomili hastalar için tavsiye edilir
Hepatit A aşısı
- 6-12 aylık aralıklarla verilen iki doz ömür boyu koruma sağlaması için gerekmektedir.
- Hepatit A riski olma riski taşıyan yerlere seyahat eden kişiler için risk faktörünün seviyesi orta seviyeden yükseğe doğru ilerlemektedir.
- Hepatit A enfeksiyonu olan kişilerde alışılmadık derecede ciddi sonuçlara yol açabilir (kronik hepatitli hastalarda, hepatit B ve hepatit C taşıyıcılarında)
Japon ensefaliti aşısı
- Aktif olmayan virüsler içerir.
- İki ya da üç doz ile temel düzeyde bağışıklık sağlayan iki farklı türde aşı mevcuttur
- Hastalığın endemik ve salgın olan bölgelere seyahat eden kişiler için (Hindistan’ın doğusunda güney doğu Asya ülkelerinde) özellikle de seyahat ülkenin dört bir yanında yapılacaksa ya da doğada ve kırsal kesimdeki bölgelerde zaman harcanarak yapılacak bir seyahatse)
- Bu aşı en azından Tayland ve Kore’ninde ulusal aşı programının bir parçasıdır.
Sarı humma aşısı
- Canlı zayıflatılmış virüs içermektedir (immünitesi zayıflamış kişilere verilmemelidir).
- Genellikle en az 1 yaşında olan kişilere verilir; 1 dozu 10 yıl koruma sağlamaktadır.
- Ekvator Afrika, Orta ve Güney Amerika’ya seyahat eden kişilere
- Uluslararası Sağlık Kurallarına göre, aşı sertifikası endemik bölgelerdeki ülkelerin sınırlarını geçerken gerekli olmaktadır.
Kene kaynaklı ensefalit aşısı
- İnaktive olmuş virüsleri içermektedir.
- Endemik bölgelere seyahat eden insanların (Kuzey, Orta ve Doğu Avrupa, Rusya) keneye maruz kalma olasılığı yüksek olarak kabul edilir.
- TBE aşısı Avusturya’nın ulusal aşılama programının bir parçasıdır. 2006 yılının ilkbahar döneminden beri bu aşı Finlandiya ulusal aşılama programının bir parçası olarak bu hastalığın salgın olarak görüldüğü Aland adasında yaşayan 7 yaşındaki çocuklara ve daha yaşlı olanlara verilecektir.
- Kene kaynaklı ensefalite karşı temel koruma üç kas içi enjeksiyon ile 0,1-3 ve 6,(10)-15 aylarda başarılı olarak sağlanmaktadır. Aşı üreticisinin kullanım kılavuzunu takip ediniz. Çocukların kendi aşıları vardır.
Tifo aşısı
- Ağızdan alınan tifo aşısı canlı zayıflatılmış bakteri içermektedir ve polisakkarid aşısı ise arıtılmış antijenler içermektedir.
- Bu aşının uygulaması 2 yaşından itibaren daha ileriki yaşlarda 1 i.m enjeksiyon olarak olur ya da her iki günde bir ağız yoluyla kapsüllerin alınmasıyla, 5 yaşından daha ileriki yaşlarda ise (3 yıllık koruma sağlar) toplamda 3 kapsül alınarak olur.
- Eğer gıda hijyeni kötü ise, endemik ya da epidemik bölgelere, ya da kriz veya acil durum yaşanan bölgelere seyahat eden insanlarda uygulanır.
Kolera aşısı
- İnaktive virüsler içermektedir.
- Bu aşı 6 yaşından itibaren ve bu yaşın ilerisinde 2-6 hafta aralıkların da 2 doz alınarak uygulanmaktadır (yaklaşık 2 yıl koruma sağlamaktadır).
- Eğer gıda hijyeni kötü durumda ise, endemik ya da epidemik bölgelere, ya da kriz veya acil durum yaşanan bölgelere seyahat eden insanlarda kullanılır. Önleyici etkisi ise yaklaşık olarak % 50 seviyesindedir.
Meningokok aşısı (polisakkarit)
- Arındırılmış antijenler içermektedir. (A, C ve ya A, C, W, Y serogrupları).
- Meningokok enfeksiyonunun görüldüğü endemik ve epidemik bölgelere seyahat eden insanlar için
- Splenektomili hastalar için uygundur.
Meningokok konjuge aşısı
- İki preparat mevcuttur, birinci preparat sadece arındırılmış meningekok serogrup C antijeni içerir, diğer preparat ise bir taşıyıcı proteine konjuge olan A,C,W ve Y serogruplarının antijenlerini içermektedir.
- Erkekler C: 2-11 yaşındaki bebekler için en az 2 ay süresince aralıklar ile 2 doz; 12 aylık bebeklerden daha büyük olan çocuklar ve gençler ve yetişkin bireyler için ise 1 doz yeterlidir. Güçlendirici aşıya ihtiyaç duyulup duyulmadığı konusunun kesin kanıtı ise şu an için yetersizdir.
- Erkeklerde A,C,W,Y en az 11 yaşındaki kişilerde kullanımı kayıt edilmiştir. Koruma sağlaması için 1 doz yeterlidir. Şu an için aşı güçlendiriciye ihtiyaç olup olmadığı konusunda kesin bir bilgi bulunmamaktadır.
- Meningekok enfeksiyonu görülen epidemik bölgelere seyahat eden kişiler için
- Splenektomili hastalar için
Kuduz aşısı
- İnaktive virüsler içermektedir.
- Önleyici amaçlarla, 0, 7, 21, 28 günlerde 3 doz olarak verilmektedir.
- Gelişmekte olan ülkelerde endemik bölgelerde yabani hayvanlarla çalışan ya da bu ülkelerde uzun süreli periyotlarla çalışan kişilerde
- Virüslü bir hayvan tarafından ısırıldıktan sonra tedavinin bir parçasıdır.Verilecek dozun zamanlaması ve miktarı erken sürede aşılama durumuna, ısırığın ölçüsüne ve lokasyonunave immünglobülinin konkomitant uygulanma olasılığına bağlıdır. Bu aşı ise genellikle ısırılma meydana geldikten sonra 0, 3, 7, 14 ve 18 günlerde yapılmaktadır.
Suçiçeği (Herpes varisella-zoster) aşısı
- Su çiçeği aşısı canlı zayıflatılmış virüsler içermektedir.
- Su çiçeği komplikasyon riski yüksek olan hastalar içindir. Risk grupları lösemi veya kanser olan çocukları, organ transplant alıcıları, sistemik bir biçimde glukokortikoid alan çocuklar ve ağır kronik hastası çocukları kapsamaktadır.
- İmmunosupresyon görülen çocukları tedavi eden ve yüksek risk grubundaki çocukların aile üyelerini de içeren, yukarıda bahsedilen sağlığı risk altında olan tüm hastalar eğer suçiçeği hastalığı onlarda görülmemiş olsa bile hastalığa maruz kalma olasılığı olabilmektedir.
- Bir doktorun daha önce hiç suçiçeği hastalığına yakalanmamış, 12 aylık ve üzeri yaşlardaki sağlıklı çocuklar konusundaki düşüncelerine göre; Amerika Birleşik Devletlerinde suçiçeği aşısının 12-18 aylık olan tüm çocuklara yapılması önerilmektedir. Bu aşı genellikle MMR aşısı ile eş zamanlı olarak koldan yapılarak uygulanmaktadır.
- Finlandiya’da bu aşı, iş sağlığı hizmetleri çerçevesinde bu hizmetin bir parçası olarak daha önceden bu hastalığa yakalanmamış olan sağlık bakımında çalışan işçilere ve çocuk gündüz bakımevlerinde ve okullarda çalışanlara yapılması tavsiye edilmektedir.
- Yüksek risk taşıyan hastaların aşılaması yapılırken dikkate alınması gereken birkaç önemli husus vardır; broşür paketlerindeki bu konuda belirtilmiş olan önerilere bakınız. Risk grubundaki hastaların kız kardeşleri, erkek kardeşleri, yakın ilişkide bulundukları akraba ya da kimselerin aşılanması konusunda herhangi bir spesifik önlem bulunmamaktadır. Risk grupları, 13 yaşın üzerindeki gençler, ya da yetişkinler aşılanırken, 3 aylık aralıklarla 2 doz aşı yapılmalıdır.
Suçiçeği aşısı nedir? Ne zaman yapılmalı? Yan etkileri nelerdir?
HPV aşısı
- Şu anda HPV enfeksiyonunu önlemek üzere klinik olarak kullanımda olan iki aşı bulunmaktadır. Her iki aşıda insan papilloma virüsü tip 16 ve tip 18 L1 proteinini diğeri ise 6 ve 11 tipini içerir.
- Kızlara ve erkeklere ise seksüel olarak hareketli olmaya başlamadan önce 3 doz verilmekte ve kadınlara ise 15-26 yaşlarında,0,1-2 ve 6 aylarda verilmelidir. Güçlendirici aşıya ihtiyaç olunup olunmadığı yönünde ise herhangi bir kanıt bulunmamaktadır.
- Enfekte olmamış kızlarda ve genç kadınlarda yukarıda bahsedilen virüs türlerinden ve ortaya çıkan kondilom ve servikal,vajinalve vulvar intraepitelyal neoplaziden kaynaklanan uzun süren enfeksiyonları önlemek için korunmak
- Bu aşı önceden enfekte olmuş olanları korumamaktadır
- Aşının kanserden koruyucu etkisinin olduğuna dair bir kanıt şimdiye kadar bulunamamıştır.
Aşılama teknikleri
- S.c. (subkutan)
- Uyluk ve kolun üst tarafının dış kısmında
- I.m. (intramüsküler)
- Uyluk kası ya da deltoid kas
- 25–40 mm’lık bir iğne kullanınız.
- I.d. (intradermal BCG)
- Sol üst kol (BCG)
- Soluk bir sivilce başarılı bir aşılama sonrasında görünmelidir.
- P.o. (ağızdan)
Aşıların yan etkiler
- Aşıların sadece küçük bir kısmı olumsuz reaksiyonlara neden olabilmektedir, bunların büyük çoğunluğu hafif ve kendini sınırlayan lokal reaksiyonlardır. Anafilaktik reaksiyonlar hızlı hareketliliğin gerekli olduğu yerdeki neredeyse tek durumdur.
Lokal reaksiyonlar
- Eritem, şişme, ağrı, aşılama bölgesindeki sıcaklık hissi oldukça yaygındır.
- Tedavisi: aşılama bölgesinin immobilizasyonu,soğuk kompres
- Semptomatik ilaç tedavisi (analjezikler, antihistaminikler)
- Analjezik ve antipiretik ilacın profilaktik uygulaması, aşıya verdiği immünolojik cevabı azalttığı için tavsiye edilmemektedir.
Genelleştirilmiş reaksiyonlar
- Ateş, kaşıntı döküntü, sinirlilik
- Semptomatik tedavi
- Anafilaktik reaksiyon
- Adrenalin1:1 000 i.m.0.1 ml/10 kg(yetişkinler için 0,5 ml i.m.)
- Yeterli takip
Aşıların olumsuz etkisinden kaçınma, takip ve telafi etme
- Antimikyobiyal maddelere, yumurtaya ya da aşı bileşenlerine karşı alerjisi olup olmadığının sorulması
- Kontrendikasyonlar için aşağıda belirtilenlere bakınız.
- Ciddi olan yan etkilerini doğru bir şekilde kaydediniz.
- Ciddi yan etkileri konusunda sağlık yetkililerini bilgilendiriniz. Aşı ile ilgili yükümlülük konularının nasıl kararlaştırılacağına bağlı olarak, ülkelerin aşıların yan etkilerinin tazminatı konusunda farklı uygulamaları vardır.
Aşağıda belirtilen koşullar aşılama için kontrendikasyon değildir
- Hangi aşıya karşı korunması gerektiğinin de yer aldığı hastalık öyküsü
- Bulaşıcı hastalığın inkübasyon dönemi
- Hafif bir enfeksiyon hastalığı (örneğin rinit, orta kulak iltihabı ya da ishal)
- Antimikrobiyal ilaç
- Lokal glukokortikoidler ya da sistemik olan küçük dozda glukokortikoidler
- Atopik hastalıklar (atopik rinit, astıma, dermatit)
- Dermatitler, sınırlı cilt enfeksiyonları
- Ailede konvülsiyon öyküsü
- Stabil nörolojik hastalık
- Down sendromu, gelişim bozukluğu
- Kronik kalp, karaciğer, akciğer, böbrek hastalığı, romatoid arterit ya da diyabet)
- Yeni doğan sarılığı
- Erken doğan bebek, gününden birkaç gün önce
- Yetersiz beslenme
- Emzirme
- Annenin hamileliği (hamile bir kadının çocuğu aşı yapılabilir)
Aşı için kontrendikasyonlar
- Ateşli bir enfeksiyon:Tüm aşılar
- Hasta iyileşir iyileşmez hemen aşı verilir.
- Eğer devam eden bir salgın nedeniyle, aşı veriliyor ise, bu durumda ateş bir kontrendikasyon değildir.
- İmmün zayıflık
- İnaktive mikrop içeren aşıların ve onların arıtılmış antijenlerinin aşılanması güvenlidir.
- Canlı zayıflatılmış bakteri ya da virüs içeren aşılar birkaç istisna dışında kontrendikedir.
- HIV enfeksiyon hastaları
- MMR semptomatik HIV ile enfekte hastalara verilebilir.
- BCG aşılama HIV enfeksiyonu taşıyan herhangi bir hastaya verilmemelidir.
- Erken yapılan bir aşılamadan kaynaklanan ciddi yan etkiler:aynı aşı
- Anafilaksi, şok, ensefalit, ensefalopati, konvülsiyonlar
- Febril konvülsiyonlarbir kontrendikasyon değildir: aşı sonrası oluşan ateşi düşürmeye yardımcı olmaktadır.
- Araştırma altında olan bir konvülsif bozukluk
- Boğmaca antijeni içeren aşıların ertelenme durumunu değerlendirin.
- Araştırmalar ile progresif bir merkezi sinir sistemi hastalığının olduğunun kabul edilmesi sonrasında aşılara devam edilmektedir.
- Hamilelik: aşıların yapılması her zaman tavsiye edilmemektedir.,Aşağıda belirtilen durumlar dışında; hamileliğin hastalığa eğilimli olduğu durumlarda (grip), hamile annenin aşılanması yeni doğan bebeğe koruma sağlayabilir (grip ve tetanoz) ya da aşılama epidemiyolojik durum tarafından garanti altına alındığında (çocuk felci, sarı humma).
- Yan etkileri canlı aşılar olduğunda bile gözlemlenememektedir (en azından oral polyo, MMR, sarı humma dahil olmak üzere)).
- Kaza ile yapılan MMR ya da suçiçeği aşısı hamileliğin sonlandığının bir göstergesi değildir.
- Bazı aşı oluşumlarına karşı görülen alerji
- Ciddi yumurta alerjisi: Eğer yumurta içeren yiyecekler anafilaktik semptomların oluşmasına neden olursa, döllenmiş yumurta ile üretilen aşıları vermeyiniz (grip ve sarı humma aşıları)
- Yumurtaya karşı hafif seviyede oluşan duyarlılık: döllenmiş yumurta ile üretilen aşılar verildiğinde bu durumda alerjik semptomların oluşması mümkündür. Aşının faydaları ve olası zararları vaka vaka değerlendirilmektedir.
- Antibiyotiklere karşı ciddi seviyede hassasiyet görülmesi (sistemik semptomların hikayesi)
- Neomisin: kuduz (preparasyona bağlı olarak) ve suçiçeği aşıları. Allergoloji alanında bir uzman doktor MMR aşısı konusunda karar verir.
YAZIYI PAYLAŞ



 Hepatit B nedir? Nasıl bulaşır? Belirtileri ve tedavi seçenekleri
Hepatit B nedir? Nasıl bulaşır? Belirtileri ve tedavi seçenekleri AYM’nin aşı kararı doğru mu? Aşı ile otizm arasında bilimsel bir ilişki var mı?
AYM’nin aşı kararı doğru mu? Aşı ile otizm arasında bilimsel bir ilişki var mı? Hepatit hastalarının bilmesi gereken terimler
Hepatit hastalarının bilmesi gereken terimler Hepatit C nedir? Nasıl bulaşır? Belirtileri ve tedavisi
Hepatit C nedir? Nasıl bulaşır? Belirtileri ve tedavisi Gebelikte (hamilelikte) ve emziren kadınlarda aşı
Gebelikte (hamilelikte) ve emziren kadınlarda aşı
YORUMUNUZ VAR MI?